Aufbau • Funktion • Krankheiten • Symptome • Behandlung
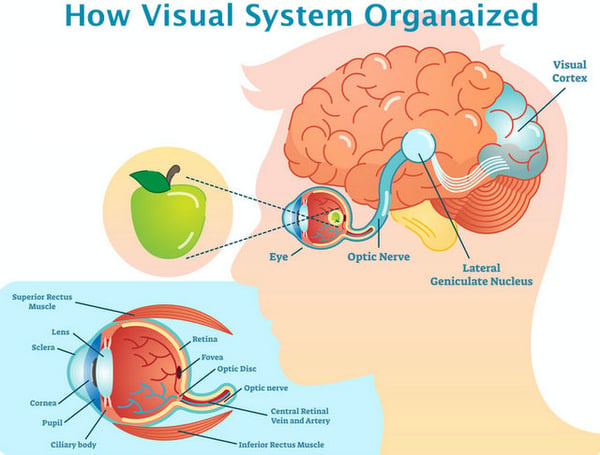
Was ist dieser Nerv und warum ist er so ausgesprochen wichtig für unser Sehvermögen? Um diese Frage beantworten zu können, müssen wir zunächst verstehen, was sich beim physischen Akt des Sehens tatsächlich abspielt. Unser Sehsystem besteht aus drei Hauptteilen: dem Auge, der Sehrinde (die sich im Gehirn befindet) und der Sehbahn, die sie verbindet.
Im Inneren des Auges befindet sich die Netzhaut, deren Zellen für die Wahrnehmung, Verarbeitung und Weiterleitung von Informationen an das Gehirn verantwortlich sind, wo die Entschlüsselung der empfangenen Signale stattfindet und sich unsere eigentliche Seherfahrung abspielt. Das Auge und das Gehirn sind komplizierte, komplex strukturierte Organe, und ihre Funktion im Sehprozess kann nicht korrekt ausgeführt werden, wenn sie nicht richtig miteinander verbunden sind. Aus diesem Grund spielt der Sehnerv, der als eine Art Brücke zwischen den beiden Organen fungiert, eine so entscheidende Rolle spielt bei der Art und Weise, wie wir die Welt sehen.
Der Sehnerv (gelegentlich auch als II. Hirnnerv bezeichnet) ist ein Gebilde, das aus Millionen von Fasern besteht und für alles verantwortlich ist, von der Erweiterung und Verengung der Pupille (dem Lichtreflex) bis hin zur Nah- und Fernwahrnehmung von Worten und Bildern. Im Wesentlichen werden alle optischen Signale vom Auge über diesen Weg an das Gehirn weitergeleitet, sodass jede Verletzung dieser Nervenstruktur zum Verlust der Sehkraft führen kann, wobei der Grad der Beeinträchtigung von der Schwere und dem Ort der Schädigung abhängt. Solche Schäden wiederum können zu drastischen Folgen für unser Leben und unser allgemeines Wohlbefinden führen.
Jeden Tag erleiden Tausende von Menschen einen Sehverlust, der durch eine Schädigung des Sehnervs verursacht wird, und viele Menschen klagen nicht nur über ihr eingeschränktes Sehvermögen, sondern auch über Einschränkungen innerhalb des Gesundheitssystems selbst. Tatsächlich stellen viele sehbehinderte Patienten und ihre Familienangehörigen fest, dass ihre Gesundheitsdienstleister ihre Erkrankung überhaupt nicht behandeln oder dass die Art der angebotenen Behandlung nicht angemessen auf ihr spezielles Problem eingeht. Diese Mühen – zusammen mit der Schwierigkeit, verlässliche Informationen über die verschiedenen Erkrankungen und die verschiedenen verfügbaren Behandlungen zu finden – können erheblichen Stress und Zweifel hervorrufen.
Sobald jedoch ein Gesundheitsdienstleister gefunden ist, der sich um Menschen mit einer Schädigung des Sehnervs kümmert, und sobald relevante, praktische Informationen vorliegen, können die Patienten genauer bestimmen, welche Behandlungsmethode die wirksamste ist und ob ihr Sehkraftverlust stabilisiert oder teilweise rückgängig gemacht werden kann oder nicht. Diese Seite dient dazu, solche Informationen zu liefern und die oben genannten Probleme anzusprechen, indem sie Ihnen einen eingehenden Blick auf den Sehnerv bietet. Sie wird Ihnen nicht nur zu einem besseren Verständnis dessen verhelfen, was er ist und wie er funktioniert, sondern auch, welche Arten von Schäden und Störungen auftreten und auf welche Weise sie behandelt werden können.
Die primäre Entwicklung des menschlichen Auges findet zwischen der dritten und zehnten Woche der menschlichen Schwangerschaft statt. Während der siebten Woche leiten sich die Sehnerven - zwei zylindrische Strukturen, die sich (je eine) von der Rückseite der Augen aus erstrecken - von Strukturen ab, die als Augenbläschenstiele in früheren Entwicklungsstadien bekannt sind. Die Entwicklung der Nerven setzt sich während der Schwangerschaft fort und dauert in den frühen Jahren und bis ins Jugendalter an. Während dieser Entwicklungsphase entstehen ganz spezifische Merkmale und Bahnen, die es ermöglichen, die vom Auge empfangenen Informationen erfolgreich an das Gehirn weiterzuleiten. Das Verständnis der Struktur, des Aufbaus und der Sehbahn des Sehnervs (siehe Abbildungen oben) ist entscheidend, um ein Gefühl für seine Funktion und Bedeutung für die Funktion des Sehens zu erlangen.
AUFBAU
Der Sehnerv hat bei jedem Menschen eine unterschiedliche Länge - und unterscheidet sich sogar zwischen den beiden Augen einer einzelnen Person - aber er misst im Allgemeinen 35-55 mm. Am effizientesten lässt sich die Struktur des Nervs beschreiben, indem man ihn in vier Hauptabschnitte unterteilt: (A) Sehnervenpapille/Sehnervenkopf (oder intraokularer Teil), (B) intraorbitaler Teil, (C) intrakanalikulärer Teil und (D) intrakranialer Teil.
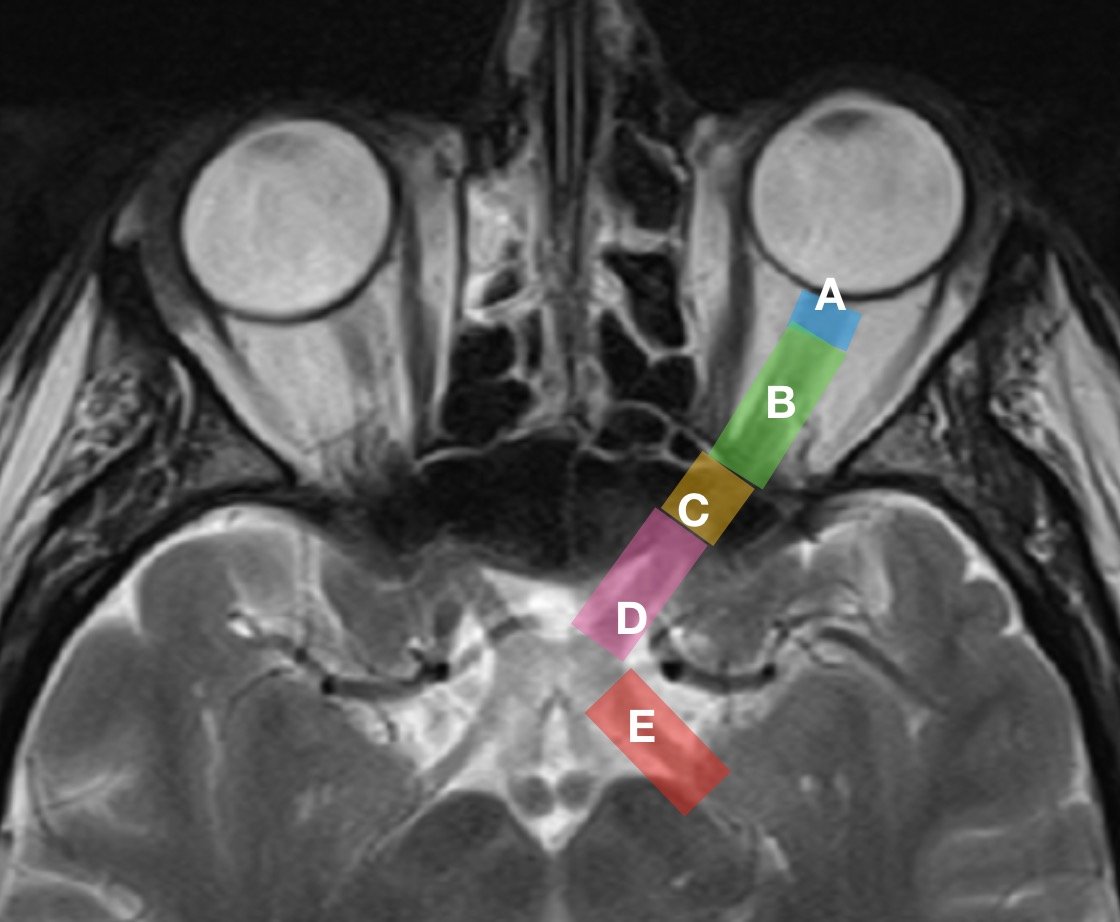
SEHNERVENKOPF (A)
Der Sehnervenkopf ist ein sehr einzigartiger Teil des Sehnervs, da er einen Dreh- und Angelpunkt vaskulärer, geometrischer und tonometrischer Transformationen markiert. Der Sehnervenkopf – der auch als „Papille“ oder seltener als Sehnervenscheibe bezeichnet wird – ist etwa 1 mm lang und hat einen Durchmesser von 1,5 mm. Der Durchmesser und die Anordnung der Sehnervenscheibe und der entsprechenden physiologischen Exkavation hängen von der variablen Form, Größe und Ausrichtung der Öffnung in die Bruch-Membran und den konisch geformten Sehnervenkanal ab.
Der Sehnervenkopf ist ein markanter Teil des Nervs als Ganzes und kann selbst in drei Aspekte unterteilt werden: die oberflächliche Nervenfaserschicht, die prälaminare Region und die Region der Lamina cribrosa sclerae (Siebplatte).
Die oberflächliche Nervenfaserschicht – die vorderste (der Vorderseite am nächsten liegende) Schicht des Sehnervenkopfes – umfasst die dicht gewundenen Sehnervenfasern, die von retinalen sich über die gesamte Netzhaut erstreckenden Ganglienzellen stammen und hier in einem Winkel zum Sehnerv verschmelzen. Diese Schicht besteht aus einer großen Zahl an Blutgefäßen, einschließlich großer Netzhautgefäße, Venenkanälen und einem dicht gepackten Komplex von Kapillaren.
Die prälaminare Region liegt direkt unter der oberflächlichen Nervenfaserschicht und wird allgemein als vorderer Teil der Lamina cribrosa sclerae bezeichnet, obwohl sie auch als glialer oder choroidaler Teil bezeichnet werden kann. Diese Region ist einer der wesentlichsten Bereiche des Sehnervs. Sie besteht hauptsächlich aus Gliagewebe, einer Art Bindegewebe, das in verschiedenen Teilen des Nervensystems zu finden ist. Gliafasern verlaufen senkrecht zu den Nervenfasermassen und sind deutlich dünner als die gröberen Bindegewebsfasern. In dieser Region befindet sich auch eine hohe Anzahl von Kapillaren, die von einer Membran umgeben sind und die Nervenfasern unterstützen, schützen und mit Nahrung versorgen.
Wenn die prälaminare Region des Sehnervenkopfes der vordere Teil der Lamina cribrosa ist, wird die Region der Lamina cribrosa als hinterer Teil der Lamina cribrosa (oder skleraler Teil) bezeichnet.
Die Lamina cribrosa ist eine netzartige Struktur, die sich aus dichten Ansammlungen von Kollagenfasern sowie aus Glialblättern zusammensetzt. Ähnlich wie in der prälaminaren Region werden die Nervenfasergruppierungen durch eine Glialmembran aus Gliagewebe geschützt. Die Lamina cribrosa ist von zentraler Bedeutung für die Regulierung des Druckniveaus zwischen dem Augeninneren und dem Gewebe, das das Auge umgibt.
INTRAORBITALER TEIL (B)
Dieser etwa 25 mm lange Teil des Sehnervs verläuft von der Rückseite des Augapfels bis zur Öffnung des Sehnervenkanals. In diesem Bereich ist der Durchmesser des Sehnervs etwa doppelt so groß wie der des intraokularen Teils, so dass er etwa 3-4 mm breit ist. Dies ist auf die Myelinisierung der Nervenfasern in dieser Region und weiter entlang des Nervs zurückzuführen.
Die Myelinhülle ist eine verlängerte und modifizierte Membran, die spiralförmig um den Sehnerv gewickelt ist und als elektrischer Isolator dienen soll. Die Funktion des Myelins besteht darin, die Geschwindigkeit der Nervenleitung und der neuralen Schaltkreise zu erhöhen, und die Myelinisierung dient als Quelle der Plastizität in den neuralen Schaltkreisen.
Dieser Teil des Sehnervs ist auch von der Hirnhauthülle umgeben, die aus Arachnoidea mater, Pia mater und Dura mater (den drei meningealen Schichten) sowie aus Gehirn- und Rückenmarksflüssigkeit besteht. Die Dura mater und die Arachnoidea mater sind in der Nähe der Rückseite des Augapfels lose miteinander verbunden. Hier gibt es einen größeren Subarachnoidalraum zwischen dem Nerv und der Scheide, wodurch ein Hohlraum hinter dem Auge entsteht; der Subarachnoidalraum zwischen dem Nerv und der Hülle verengt sich, wo sich der Nerv dem Sehnervenkanal nähert.
Dieser Teil des Nervs enthält grob strukturierte Bindegewebssepten (Septen ist der Plural von Septum, einer Trennwand zwischen den Kammern). Diese Septen (Trenn- oder Scheidewände) enthalten Blutgefäße, verzweigen sich in alle Richtungen und sind alle miteinander verbunden. Es ist auch zu beachten, dass dieser Teil des Nervs in unmittelbarer Nähe der Augenarterie liegt.
INTRAKANALIKULÄRER TEIL (C)
Dieser Teil des Nervs liegt innerhalb des knöchernen Sehnervenkanals und hat eine Länge von 4-10 mm. Wie der intraorbitale Teil wird auch dieser Teil des Nervs von der Hirnhauthülle umschlossen. Tatsächlich ist dieser Teil in seiner Grundstruktur praktisch identisch mit dem oben beschriebenen intraorbitalen Abschnitt des Nervs.
INTRAKRANIELLER TEIL (D)
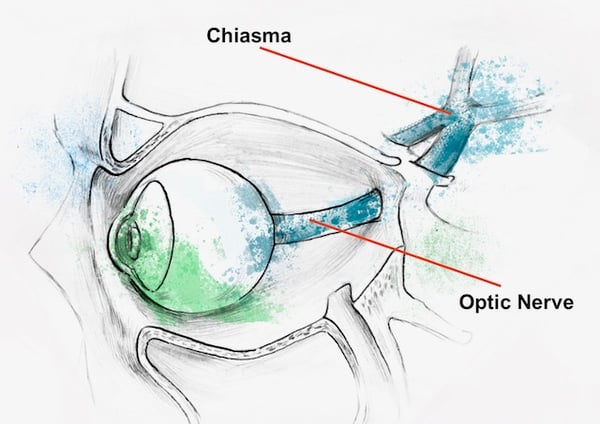
Schließlich erstreckt sich dieser etwa 10 mm lange Abschnitt des Nervs von der hinteren Öffnung des Sehnervenkanals bis über das Diaphragma sellae und die kavernöse Nebenhöhle. An diesem Punkt vereinigt sich der Sehnerv des einen Auges mit dem des anderen Auges, wodurch das Chiasma opticum entsteht.
SEHNERV: VORNE
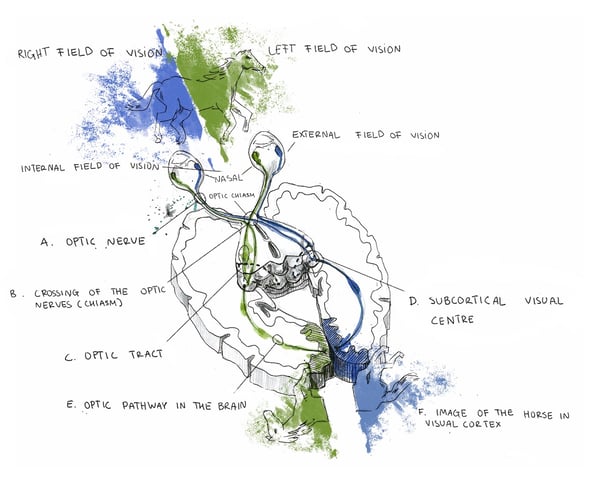
Die Sehnerven bestehen aus Axonen (Fasern) von retinalen Ganglienzellen, die sich zu einem Stamm am Sehnerv zusammensetzen, der dann durch den Sehnervenkanal innerhalb der Schädelknochen verläuft und sich bis zu einer Kreuzung, dem sogenannten Chiasma opticum, fortsetzt. Das Chiasma opticum ist eine kreuzförmige Struktur, die durch die Verflechtung von Nervenfasern gebildet wird. Von dieser Kreuzung aus erstrecken sich die Nervenfasern – jetzt als „Sehstränge“ bezeichnet – bis zum seitlichen Kniehöcker (Corpus geniculatum laterale oder CGL), der sich im Thalamus befindet. Der gesamte Thalamus ist eine wichtige Schaltstelle für sensorische Informationen, die von verschiedenen Rezeptoren, einschließlich der Netzhaut, empfangen werden. Er führt eine primäre Analyse der eingehenden Signale durch, bevor sie den Hinterhauptslappen des Gehirns erreichen, wo sich der visuelle Kortex befindet. Die Fasern des CGL-Neurons bilden die nächste Ebene unserer Sehbahn, die sogenannte Radiatio optica, die für die Weiterleitung von sensorischen Informationen an das Gehirn zur weiteren Verarbeitung verantwortlich ist. Innerhalb des Gehirns entschlüsselt der visuelle Kortex dann Signale von der Netzhaut und übersetzt sie in die realen visuellen Bilder, die wir erleben. Dies führt letztendlich zu dem, was wir Sehen nennen.
SEHNERVNERV: HINTEN (E)
Wie Sie sehen, kann selbst dieser allgemeine Überblick über die Sehbahn etwas schwierig zu verstehen sein. Er kann jedoch weiter vereinfacht werden, wenn man sich die Ursprünge dieses Prozesses genauer ansieht: die Hornhaut, die Linse und insbesondere die Netzhaut und ihre Zellen.
Der physikalische Vorgang des Sehens wird eingeleitet, wenn das von Gegenständen reflektierte Licht durch die Hornhaut (den durchsichtigen äußeren Teil des Auges) und weiter durch die Linse gelangt. Die Hauptaufgabe der Linse besteht darin, dieses Licht zu bündeln und auf die Netzhaut im hinteren Teil des Auges zu lenken, wo chemische und elektrische Impulse (sensorische Informationen) erzeugt und über die Sehbahn an das Gehirn weitergeleitet werden. Die Verbindung der Netzhaut mit dem Sehnerv ist wesentlich für das Verständnis des Sehvorgangs und des Nervs selbst.
Die Netzhaut besteht aus mehreren Schichten, darunter die Schicht aus Photorezeptorzellen (zwei Varianten: Stäbchen und Zapfen), bipolaren Zellen und retinalen Ganglienzellen. Die Stäbchen sind verantwortlich für die Verarbeitung des Schwarz-Weiß-Sehens (auch bei schwachem oder geringem Licht) sowie für unser peripheres (oder seitliches) Gesichtsfeld, das von den durch die Stäbchen eingefangenen Signalen herrührt. Zapfen sind für die Farbwahrnehmung notwendig und spielen auch eine Rolle für unser zentrales Sehen, z.B. die Art des Sehens, die beim Lesen dieses Textes verwendet wird. Bevor die über die Stäbchen und Zapfen gesendeten Informationen ihre Reise fortsetzen können, müssen sie von Neuronen weiterverarbeitet werden, die elektrische Impulse (oder „Aktionspotentiale“) mit hoher Amplitude erzeugen.
Diese Neuronen werden als retinale Ganglienzellen (RGC) bezeichnet, von denen es etwa eine Million in der Netzhaut gibt. Obwohl diese Zellen in ihrer Größe und in anderen physischen und funktionellen Aspekten variabel sind, haben sie ein gemeinsames Hauptmerkmal: Jede von ihnen besitzt ein langes Axon – einen faserigen, fadenförmigen Teil einer Nervenzelle –, das sich physisch bis zum Gehirn erstreckt und die Impulse bis dorthin überträgt. Die RGC sind mit den entsprechenden Neuronen des visuellen Kortex verbunden, was wiederum eine Analyse der von der äußeren Umgebung erhaltenen Informationen ermöglicht. Mit anderen Worten: Die Fasern der RGC sind buchstäblich die Faserbausteine, aus denen sich der Sehnerv zusammensetzt.
Es ist klar, dass der Sehnerv – mit seinen Teilen, seiner Zusammensetzung und seiner Bahn – erstaunlich kompliziert und hochkomplex ist. Seine Grundfunktion ist jedoch relativ einfach. Er ist ein wesentlicher Teil des Zentralnervensystems, der die Daten an das Gehirn weiterleitet, wo sie schließlich verarbeitet werden. Mit anderen Worten: Strukturen – wie unsere Netzhaut, der Sehnerv, höhere Sehbahnen und subkortikale Sehzentren – sind wesentliche und integrale Bestandteile eines komplexen visuellen Systems, in dem Daten gesammelt, übertragen und teilweise entschlüsselt werden. Diese Kernfunktion im Auge zu behalten, wird Patienten und Informationssuchenden helfen, die zentrale Bedeutung des Sehnervs für ihre allgemeine Gesundheit und ihr Wohlbefinden besser zu verstehen.
Sowohl Krankheiten als auch pathologische Prozesse des Sehnervs können Schäden, Verletzungen und Veränderungen des Sehnervs hervorrufen, die jeweils durch strukturelle Anomalien gekennzeichnet sind, die für den Ursprung der Schäden typisch und eigen sind, und die zum teilweisen oder vollständigen Verlust der Funktion des Sehnervs und letztlich zum Verlust der Sehkraft führen können. Der Schweregrad des Sehverlusts entspricht im Allgemeinen direkt dem Ausmaß der strukturellen Schädigung.
Im Akutstadium können sowohl strukturelle Veränderungen des Sehnervs als auch der Sehverlust rückgängig gemacht werden. Wenn jedoch in diesem Zeitraum keine symptomatische Behandlung durchgeführt wird, tritt die Optikusneuropathie in das chronische Stadium ein, in dem strukturelle und funktionelle Veränderungen nicht mehr zum Normalzustand zurückkehren können. Dies wiederum bedeutet, dass eine frühe akute Schädigung des Sehnervs in verschiedene Stadien der Sehnervenatrophie/-degeneration übergegangen ist.
Die Klassifikation von Erkrankungen und pathologischen Prozessen des Sehnervs ist nach wie vor unvollständig, und gängigere Definitionen der Optikusneuropathie basieren auf verschiedenen Ätiologien (oder Ursachen) von Schäden und verschiedenen Arten von Sehnervenatrophie (anterograde, retrograde und transsynaptische Degeneration).
Die Ursprünge (Ätiologie) der Schädigung des Sehnervs können in zwei Gruppen eingeteilt werden, je nach der Lage des jeweiligen pathologischen Prozesses: innerhalb oder in unmittelbarer Nähe des Augapfels (okulär) oder entfernt vom Auge, näher am Gehirn (zerebral). Die Behandlung beider Erkrankungen ist in der Regel unterschiedlich. Zu den Erkrankungen des Auges gehören Störungen der Blutversorgung, lokale Infektionen und lokale Ereignisse wie die Kompression des Sehnervs. Mehrere Erbkrankheiten und Entwicklungsanomalien beeinträchtigen die Funktion des Sehnervs auf der Ebene des Augapfels. Die zerebralen Ursachen liegen am weitesten vom Auge selbst entfernt, schädigen jedoch den Sehnerv auf seinem Weg vom Auge zum Sehzentrum des subkortikalen Gehirns (im Thalamus). Typische Schädigungsursachen sind in diesen Fällen erhöhter intrakranialer Druck, lokale pathologische Prozesse entlang der Sehnervenbahnen, häufige pathologische Faktoren wie Entzündungen, Autoimmunprozesse und verschiedene Intoxikationen. Die meisten davon verursachen sekundäre Schädigungen des Sehnervs.
Die am häufigsten auftretenden Tumoren sind Gliome des Sehnervs, Meningeome der primären Nervenscheide, Melanozytome, maligne Astrozytome, astrozytäre Hamartome, lymphoretikuläre Tumore und metastatische Tumore. Sehnerventumoren lassen sich in Primärtumoren – das sind Tumoren des Nervs – und Tumoren aus der Sehnervenscheide unterteilen. Der häufigste Tumor des Sehnervs ist das Sehnervgliom, das in der Regel gutartig ist. Einige Tumoren wie Gangliogliome, Medulloepitheliome, Hämangioblastome und Hämangioperizytome sind jedoch bösartige Gliome. Das Meningeom ist der typischste Tumor der Sehnervenscheide. Meningeome der primären Sehnervenscheide entstehen aus intraorbitalen oder intrakanalikulären Abschnitten des Sehnervs. Sekundäre Meningeome stammen aus intrakraniellen Quellen. Die meisten Tumoren verursachen einen schleichenden Sehverlust, der langsam fortschreitet und klinisch mit weiteren Anzeichen einer anterioren oder posterioren Optikusneuropathie sowie mit kompressiven Metastasen und Tuberkulomen assoziiert ist.

Das Glaukom – eine Hauptursache für Blindheit – ist eine Gruppe von Augenkrankheiten, die den Sehnerv fortschreitend und in vielen Fällen stillschweigend schädigen und einen allmählichen und dauerhaften Sehverlust verursachen. Im Allgemeinen ist das Glaukom mit einem erhöhten Flüssigkeitsdruck im Auge, dem Intraokulardruck (IOD), verbunden. Gegenwärtig wird eine weitere Schädigung des Sehnervs – auch glaukomatöse Optikusneuropathie genannt – durch eine Senkung des IOD vermieden, und die Wirksamkeit der Glaukombehandlung und des Glaukomanagements wird daran gemessen, wie gut der IOD eingestellt wird. Die Senkung des Augenflüssigkeitsdrucks im Auge durch Medikamente (Augentropfen) oder eine Operation ist ein Standardverfahren zur Behandlung des Glaukoms. Aber selbst bei einem gesenkten und stabilisierten Augeninnendruck wird ein Sehverlust nicht definitiv verhindert.
In solchen Fällen kann mit unserer Behandlung versucht werden, Veränderungen der Sehkraft herbeizuführen. Unter Berücksichtigung der Tatsache, dass selbst bei einer gravierenden Verschlechterung der Sehkraft oder bei Fehlen von Konturensehen 10% bis 15% unserer Patienten in der Lage sind, eine gewisse positive Dynamik zu erzielen, können wir die Empfehlung, eine Stimulationskur durchzuführen, nicht völlig ausschließen.

Je nach betroffenem Sehnervensegment werden ischämische Optikusneuropathien (ION) in anteriore und posteriore Kategorien eingeteilt. Anteriore ION (AION) werden in nicht-arteriitische und arteriitische Ätiologien unterteilt. Die arteriitische anteriore ischämische Optikusneuropathie (AAION) wird durch eine Entzündung der Arterien verursacht und erfordert eine sofortige Therapie, um eine Erblindung zu verhindern. Die häufigste Erkrankung im Zusammenhang mit einer arteriitischen AION ist die Riesenzellarteriitis (RZA). Die nicht-arteriitische ischämische Optikusneuropathie (NAION) kommt häufiger vor als die arteriitische AION und macht bis zu 95% der ischämischen Optikusneuropathien aus. Diese Erkrankung ist das Ergebnis des Verschlusses (oder der Blockade) kleiner Blutgefäße, die den Sehnervenkopf mit Blut versorgen.
Die traumatische Optikusneuropathie wird in direkte und indirekte Formen unterteilt. Die direkte Verletzung ist die Folge eines durchdringenden Augentraumas, das häufig bei Orbitafrakturen auftritt. Mehrere Varianten der direkten Verletzung des Sehnervs können sich als Alvulsio (Ausriss des Sehnervs), Sehnervdurchtrennung, Sehnervscheidenblutung, orbitale Blutung und orbitales Emphysem zeigen. Eine Avulsion folgt gewöhnlich auf ein schweres orbitales Trauma mit schwerem und sofortigem Sehverlust. Eine Durchtrennung des Sehnervs erfolgt als Folge eines Gesichtstraumas oder einer Orbitafraktur. Eine Blutung der Sehnervenscheide verursacht im Gegensatz zu den oben genannten Erkrankungen einen potenziell reversiblen Sehverlust. Blutungen in der Sehnervenscheide können über eine Nervenscheidenfenestrierung drainiert werden, was zu einer funktionellen Erholung (und einer Verbesserung des Sehvermögens) führt. Orbitale Blutungen verletzen den Sehnerv typischerweise aufgrund des erhöhten Drucks in der Augenhöhle.

Hereditäre Optikusneuropathien umfassen eine Gruppe von Erkrankungen, zu denen die Lebersche Hereditäre Optikusneuropathie (LHON) und die Autosomal-dominante Optikusatrophie (ADOA), auch bekannt als Kjer-Syndrom, gehören. Größere Läsionen können in papillomakulären Nervenfaserbündeln auftreten und zum Verlust des zentralen Gesichtsfeldes führen. Dies führt zu einem massiven Verlust von retinalen Ganglienzellen (RGC), die in der zentralen Region der Netzhaut deutlich zu sehen sind. Noch verheerender ist jedoch, dass die erblichen Optikusneuropathien in den meisten Fällen progredient verlaufen. Das Übertragungsmuster des genetischen Defizits wird zur Klassifikation der erblichen Optikusneuropathien herangezogen. Sie sind autosomal-dominant, autosomal-rezessiv und mitochondrial. Oftmals ist eine Dysfunktion des Sehnervs einfach eine Manifestation häufigerer Erkrankungen, zu denen verschiedene neurologische und systemische Manifestationen zählen und die zu Multisystemdegenerationen führen.

Die Sehnervenentzündung ist eine entzündliche Erkrankung, die den Sehnerv betrifft. Sie ist in den meisten Fällen idiopathisch (oder von unbekannter Ursache), weist jedoch eine starke Assoziation mit Multipler Sklerose (MS) auf, bei der der Demyelinisierungsprozess die Hauptursache für eine entwickelte Schädigung des Sehnervs ist. In seltenen Fällen spielen andere Ätiologien wie infektiöse, entzündliche und andere pathologische immunologische Reaktionen bei dieser Erkrankung eine Rolle. Basierend auf den Empfehlungen der North American Neuro-Ophthalmology Society (2012) ist die Sehnervenentzündung eine klinische Diagnose, die entweder mit der entzündlichen Demyelinisierung der Axone im Zusammenhang mit einer diagnostizierten Multiplen Sklerose (MS) oder mit idiopathischen Erkrankungen zusammenhängt, die typischerweise im Alter von 20 bis 50 Jahren und in etwa 75% der Fälle bei weiblich Personen auftraten.
Zum Zeitpunkt der Präsentation ist ein akuter Sehverlust typisch, der in der Regel monokular ist und von periorbitalen Schmerzen begleitet wird. Liegen keine derartigen Anzeichen vor, muss eine atypische Sehnervenentzündung in Betracht gezogen werden, die sich in folgenden Formen zeigt: Neuromyelitis optica, Neuroretinitis und chronisch-rezidivierende Immun-Optikusneuropathie. Bei 1-3% aller Formen der Sehnervenentzündung wird eine Neuromyelitis optica (oder Devic-Syndrom) diagnostiziert, die von Natur aus eine Autoimmunerkrankung des Zentralnervensystems ist und durch entzündliche demyelinisierende Läsionen im Rückenmark und im Sehnerv gekennzeichnet ist.
Die Neuromyelitis Optica (NMO) muss von der Multiplen Sklerose unterschieden werden, da es sich um eine völlig andere Art von Autoimmunschäden handelt, die zum Auftreten spezifischer Antikörper gegen den astrozytischen Wasserkanal Aquaporin-4 (AQP4) führt. Gleichzeitig mit der diagnostizierten bilateralen Sehnervenentzündung kann das Rückenmark geschädigt werden, wobei diese Schädigung als longitudinale extensive Transverse Myelitis bekannt ist. Häufig liegt zwischen dem Ausbruch einer Sehnervenentzündung und dem Beginn einer Transversen Myelitis ein Zeitraum von zwei bis vier Jahren. In den letzten Jahrzehnten wurde die Definition von „Neuromyelitis optica (NMO)“ auf „Neuromyelitis-optica-Spektrum-Erkrankungen (NMOSD) erweitert, wenn eine Beteiligung fast jeder Region des Zentralnervensystems vorliegt, sowie auf Fälle, in denen eine eingeschränkte Beteiligung einer einzelnen Region erkennbar ist.
(Hypoplasie des Sehnervs, Kolobome, retardierte Myelinisierung, angeborene Schwellung des Sehnervenkopfes (Pseudo-Papillenödem)

Die Hypoplasie des Sehnervs (engl. optic nerve hypoplasia, ONH) ist gekennzeichnet durch einen abnormal kleinen Sehnervenkopf, der häufig zusammen mit einer Papillenexkavation auftritt. Der Sehverlust tritt auf, weil die Anzahl der Axone im Sehnerv aufgrund einer Apoptose in den Entwicklungsstadien des visuellen Systems begrenzt wird. Die ONH ist eine unilaterale oder bilaterale nicht-progrediente Unterentwicklung des Sehnervs und wird eher als nicht-lokales Syndrom denn als diffusere Erkrankung betrachtet. Sie kann in drei Subtypen unterteilt werden: a) Sehnervenhypoplasie-simplex, b) Septo-optische Dysplasie (De-Morsier-Syndrom) und c) Septo-optisch-hypophysäre Dysplasie. Die Septo-optische Dysplasie gilt als Kombination von ONH, Hypophysenhypoplasie und Anomalien der Mittellinie des Gehirns.
Die Hypoplasie des Sehnervs simplex kann als isolierter Defekt oder in Verbindung mit anderen okulären Anomalien (Mikrophthalmus, Aniridie, Kolobom, Nystagmus und Strabismus) auftreten. In Fällen, in denen die ONH gleichzeitig mit Anomalien des ZNS auftritt, gibt es mehrere Hypothesen darüber, wie sich diese pathologischen Erkrankungen entwickeln. Die erste Theorie besagt, dass sich ein missgebildetes Chiasma entwickelt, das zu einer Dehnung oder Streckung der Sehnerven führt. In diesem Fall wird allgemein angenommen, dass normal entwickelte Ganglienzellen ein missgebildetes Chiasma erreicht haben, aber nicht über die Mittellinie in die Sehnervenbahnen vordringen können, was weiter zu einer retrograden Degeneration der Axone führt. Die zweite Theorie postuliert, dass durch die abnorme Entwicklung der Hirnhemisphären und des Ventrikelsystems eine Dehnung der Sehnerven stattfindet, die zu ihrer retrograden Degeneration und schließlich zur Atrophie der Ganglienzellen der Netzhaut führt.
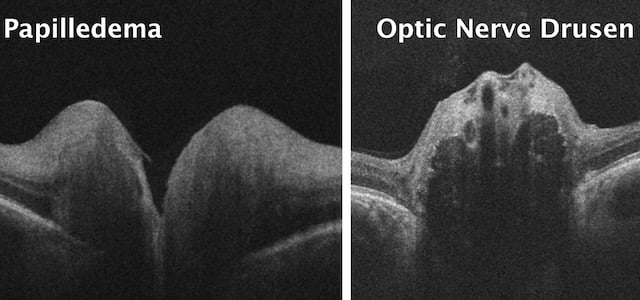
Die Drusenpapille (engl. optic nerve head drusen, ONHD) ist eine relativ seltene erbliche Anomalie mit strukturellen Anomalien, die durch weiße kalkhaltige Ablagerungen im prälaminaren Bereich im gesamten Papillenbereich verursacht werden. In den meisten Fällen sind sie im Allgemeinen asymptomatisch und bilateral. ONHD sind kugelförmige, kalzifizierte Körper, die sich innerhalb des Sehnervenkopfes ansammeln. Es wird am häufigsten angenommen, dass die Bildung von Bandscheibendrusen durch eine chronische Obstruktion des axonalen Trasnports verursacht wird, was zur Bildung von Ablagerungen führt. Es besteht Einigkeit darüber, dass es sich bei der ONHD um eine autosomal genetisch bedingte Anomalie handelt, die typischerweise bei kleinen, überfüllten Sehnervenscheiben auftritt. Viele Erkrankungen sind mit Drusen des Sehnervenkopfes in Verbindung gebracht worden. Es scheint jedoch, dass die einzig wahren Zusammenhänge mit Retinitis pigmentosa (RP) bestehen. Wenn kalkhaltige Ablagerungen die Axone der retinalen Ganglienzellen mechanisch zusammendrücken, führt dies zu resultierenden Defekten im Gesichtsfeld. Gesichtsfelddefekte können mit dem Alter fortschreiten und werden oft erst im zweiten Lebensjahrzehnt entdeckt. Obwohl ONHD typischerweise gutartig sind, sollten Patienten mit diagnostizierten Drusen überwacht werden, um okuläre Komplikationen, die potenziell sehkraftbedrohend sein können, ausschließen zu können.

Die strahleninduzierte periphere Neuropathie (RIPN) ist eine chronische Behinderung, die durch die Kompression des Nervs durch eine strahleninduzierte Fibrose verursacht wird. Darüber hinaus kann es Hinweise auf eine direkte Schädigung der Sehnerven durch axonale Schädigung und Demyelinisierung oder auf eine Verletzung der Blutgefäße durch Ischämie geben. Die Strahlentherapie bei intra- und extrakraniellen Tumoren kann den vorderen Teil des Sehnervs schädigen. Der ophthalmologische Befund ist der einer akuten ischämischen anterioren Optikusneuropathie mit akutem Visusverlust. Die Schädigung des hinteren Teils des Sehnervs oder des Chiasmas ist jedoch die häufigste strahleninduzierte Optikusneuropathie mit Beeinträchtigung der Sehfunktion.

Die Papillitis ist eine Entzündung des Sehnervenkopfes an seinem Austritt aus dem Augapfel oder als „intraokuläre Sehnervenentzündung“. Die Entzündung kann zu einem akuten Sehverlust führen. Zu den Faktoren, die eine Papillitis verursachen, gehören Infektionskrankheiten, verbreitete Entzündungen, Vergiftungen, allergisch-hyperergische und immunologische Prozesse. Eine Papillitis kann die gleichen klinischen Symptome wie ein Papillenödem aufweisen. Die Papillitis kann jedoch einseitig sein, während das Papillenödem fast immer bilateral verläuf

Hirntumore können bösartig oder gutartig sein. Wenn gut- oder bösartige Tumore wachsen, können sie den Druck im Inneren des Schädels erhöhen und das Hirngewebe schädigen. Sowohl gutartige als auch bösartige Tumore können die Sehnerven schädigen, sie direkt komprimieren oder sie indirekt durch erhöhten Druck im Schädel schädigen, was letztlich zu Problemen mit dem Sehvermögen des Patienten führen kann. Im Allgemeinen werden Hirntumoren als primär oder sekundär kategorisiert. Ein primärer Hirntumor hat seinen Ursprung im Gehirn selbst. Viele primäre Hirntumoren sind gutartig. Ein sekundärer Hirntumor, auch metastasierender Hirntumor genannt, entsteht, wenn sich Krebszellen von einem anderen Organ wie z.B. der Lunge oder der Brust ins Gehirn ausbreiten. Primäre Hirntumore können sich aus Gehirnzellen entwickeln, den Membranen, die das Gehirn umgeben, den sogenannten Hirnhäuten, Nervenzellen oder Drüsen. Bei Erwachsenen sind die häufigsten Arten von Hirntumoren Gliome und Meningeome.
Gliome sind Tumore, die sich aus einer Vielzahl von Gliazellen entwickeln. Zu den Gliazelltumoren gehören: astrozytäre Tumore wie Astrozytome, oligodendrogliale Tumore, Glioblastome, Meningeome, Schwannome. Andere primäre Hirntumore sind: Hypophysentumore (im Allgemeinen gutartig), Zirbeldrüsentumore, Ependymome, Kraniopharyngeome, primäre Hirnlymphome, primäre Lymphome des Zentralnervensystems (ZNS) und primäre Keimzelltumore des Gehirns. Sekundäre Hirntumoren machen die Mehrheit der Hirntumoren aus. Sie beginnen in einem Teil des Körpers und breiten sich im Gehirn aus oder metastasieren dort. Die folgenden können aufgrund von Lungen-, Brust-, Nieren- oder Hautkrebs in das Gehirn metastasieren. Sekundäre Hirntumore sind immer bösartig. Gutartige Tumore breiten sich nicht von einem Körperteil in einen anderen aus.

einschließlich der single isolated optic neuritis (SION), der relapsing isolated optic neuritis (RION), der rezidivierenden chronisch entzündlichen Neuritis (CRION), der Neuromyelitis optica-Spektrum-Erkrankung (NMO), der mit MS assoziierten Optikusneuritis (MSON) sowie nicht klassifizierte Ausprägungen (UCON).
Die zerebral-vaskuläre Pathologien stehen in Zusammenhang mit Diabetes, Bluthochdruck und Hypercholesterinämie.

Traumatische Gehirnverletzungen (engl. traumatic brain injury, TBI) aufgrund eines Schädel-Hirn-Traumas (SHT) führen häufig zu einem breiten Spektrum von Sehbehinderungen, einschließlich Doppelbildern, Photophobie und Nystagmus. Wenn das Sehsystem auf irgendeiner Ebene geschädigt ist, können schwerwiegendere Symptome der TBI zutage treten, wie verschwommenes und Nebel-Sehen, Verlust des Gesichtsfeldes und nahezu vollständiger Sehverlust. Eine Schädigung des Sehnervs kann sowohl durch eine penetrierende Verletzung als auch durch eine indirekte Verletzung aufgrund der Übertragung traumatischer Kräfte auf den Sehnerv aus der Ferne entstehen. Es gibt zwei Arten der indirekten traumatischen Optikusneuropathie: die anteriore und die posteriore. Erstere kann durch eine Abrissverletzung aufgrund der plötzlichen Drehung des Augapfels verursacht werden, die durch ein stumpfes Trauma verursacht wird. Die meisten Schäden sind jedoch indirekt, wobei der Sehverlust durch eine mangelnde Blutversorgung durch die zentrale Netzhautarterie verursacht wird.
Trotz der ausgeprägten Schädigung des Auges kommt es in der Regel erst mit einer Verzögerung von bis zu 6-7 Wochen zu ophthalmoskopisch feststellbaren Anzeichen einer Optikusneuropathie oder sogar zu einer Verschlechterung des Sehvermögens. Eine posteriore indirekte Schädigung des Sehnervs tritt durch einen Schlag von vorne oder von der Mitte des Gesichts auf. Die indirekte traumatische Optikusneuropathie tritt in den meisten Fällen im intrakanalikulären Teil des Sehnervs auf. Der intrakranielle Teil des Sehnervs kann selbst nach einem leichten SHT komprimiert und geschädigt werden, vor allem weil dieser Teil des Nervs durch einen sehr engen Raum im Knochenkanal verläuft und jedes lokale Ereignis wie Blutungen zu schweren Komplikationen führen kann. Sehstörungen werden selten, wenn überhaupt, durch traumatische Läsionen der Sehbahn hinter dem Sehnerv verursacht, einschließlich Verletzungen des Okzipitallappens (kortikales Sehzentrum).
- ernährungsbedingte Optikusneuropathie, toxische Amblyopie, Tabak, Methylalkohol.
- Tuberkulose, Syphilis, Borreliose, Meningitis. Virusinfektionen (z.B. Enzephalitis, Masern, Mumps, Röteln, Windpocken, Herpes Zoster, Mononukleose). Infektionen der Atemwege (z.B. Lungenentzündung durch Mykoplasmen und andere häufige Infektionen der oberen Atemwege)

Ein Papillenödem (Stauungspapille) ist eine Erkrankung, bei der die Axone des Sehnervenkopfes geschwollen und vergrößert sind. Diese Schwellung ist eine Reaktion auf einen erhöhten Druck im Schädel, und dieser Zustand kann ein Warnzeichen für einen medizinischen Notfall sein, der diagnostische und therapeutische Interventionen erfordert. Sie tritt am häufigsten bei Patienten mit Hydrozephalus auf. Andere Ursachen für ein Papillenödem sind eine traumatische Hirnverletzung mit einer Hirnschwellung, Hirntumore, Hirnentzündung, Blutungen, vaskuläre Ereignisse wie eine fehlende Blutversorgung des Sehnervs (anteriore ischämische Optikusneuropathie) oder ein Blutgerinnsel aufgrund eines sehr hohen „Blutdrucks“. In vielen Fällen ist ein Papillenödem für einen Sehverlust verantwortlich. Bei geschwollenen Axonen kommt es zu einer Ischämie, die Schäden verursacht und schließlich zu sich entwickelnden Defekten (blinde Flecken) im Gesichtsfeld führt.
Das Papillenödem kann sich zurückbilden, wenn der intrakranielle Druck sinkt, z.B. durch die Implantation eines Shunts, oder es kann wieder zunehmen, wenn der Shunt verstopft ist. Im Anfangsstadium sind solche Defekte reversibel, aber sobald die axonale Schädigung dauerhaft und schwerwiegend ist, ist keine spontane Sehverbesserung mehr möglich. Der Sehverlust bei Hydrozephalus kann tatsächlich eine Kombination der Auswirkungen von Axonschwellung, Sehnervenkompression und Ischämie darstellen. Zu den Arten von Gesichtsfelddefekten bei Hydrozephalus gehören: vergrößerte blinde Flecken, binasale inferiore Defekte, obere Nasenverengung und parazentrale Skotome. Dies sind alles Formen von Gesichtsfeldausfällen bei Hydrozephalus, die im Allgemeinen auf ein Papillenödem zurückzuführen sind. Der Verlust des zentralen Sehens bei einem Papillenödem tritt in der Regel spät auf. Der binasale Defekt, der beim Hydrozephalus auftritt, wurde auf eine Kompression der Sehnerven zwischen dem dilatierten dritten Ventrikel und den Arteria carotis interna zurückgeführt. Es ist wahrscheinlich, dass ein Großteil des Sehverlustes, der beim Hydrozephalus auftritt, auf ein Papillenödem zurückzuführen ist.
Das Sehvermögen spielt eine entscheidende Rolle für unser Wohlbefinden, und jedes Problem mit dem Sehvermögen kann die Qualität unseres Alltagslebens dramatisch verändern. Aus vielen Gründen sind nicht alle Sehbeschwerden offensichtlich, und deshalb suchen viele Menschen nicht sofort professionelle Hilfe. Manche Probleme entwickeln sich langsam und schließen keinen signifikanten oder schweren Sehverlust ein; viele Probleme sind anfangs auch schmerzlos, was leider oft bedeutet, dass sie unterschätzt oder sogar ignoriert werden können. Um Ihnen dabei zu helfen, etwaige negative Symptome besser zu verstehen, insbesondere wenn sie schwerwiegend sind und möglicherweise mit einer Schädigung des Sehnervs zusammenhängen, werden wir hier häufige Anzeichen und Indikatoren für solche sehkraftbezogenen Probleme erörtern und hervorheben, welche Faktoren oder Krankheiten sie verursachen können oder nicht. Unser Ziel ist es hier, Ihr Bewusstsein zu schärfen. Beachten Sie jedoch, dass nur ein professioneller Augenarzt erkennen kann, welche weiteren Schritte zur Behandlung dieser Erkrankungen unternommen werden müssen. Denken Sie daran: Für viele Erkrankungen gilt: „Zeit ist Sehen“.
Weltweit verwenden Kliniker den Begriff „Optikusneuropathie“ (optische Neuropathie), um einen anatomisch geschädigten Sehnerv zu bezeichnen. Einige Wochen nach dem ersten Auftreten der Symptome (selten nach einigen Monaten) werden viele Sehnervenfasern dünner (verkümmert). Sehbehinderungen sind oft die Folge einer Atrophie des Sehnervs; diese Degeneration kann, wenn sie unbehandelt bleibt, zu einem dauerhaften Sehverlust und zu Problemen führen, die mit Routinemanagement und Standardverfahren nicht mehr behandelt werden können. Tatsächlich kann in bis zu 25-30% der Fälle einer Optikusneuropathie eine spontane Heilung nicht mehr stattfinden (je nach Ursache). Einige Neuropathien des Sehnervs – z.B. glaukomatöse Neuropathien – sind von Natur aus progredient (fortschreitend), und in solchen Fällen kann sich das Nervengewebe nicht mehr spontan regenerieren.
Durch ein besseres Verständnis Ihrer eigenen Symptome und der möglichen Ursachen können Sie schneller handeln, um nach einer richtigen Diagnose und weiteren Behandlung zu suchen, was Ihnen letztendlich die bestmögliche Möglichkeit gibt, Ihr Sehvermögen zu verbessern und lang anhaltende oder dauerhafte Sehstörungen zu vermeiden.
Lassen Sie uns nun die häufigsten Symptome erörtern, die typischerweise mit einer Schädigung des Sehnervs zusammenhängen und hier in vier verschiedene Kategorien unterteilt werden:
1. Probleme mit dem zentralen Sehen
2. Probleme mit dem peripheren Sehen
3. Allgemeine Beschwerden
4. Probleme mit dem Augapfel als Organ
Es ist zu beachten, dass die hier untersuchten Symptome ernst genommen werden sollten, und Sie sich bei Auftreten eines oder mehrere dieser Symptome so schnell wie möglich an Ihren Augenarzt wenden sollten.

Verschwommenes Sehen, eines der am häufigsten von Patienten berichteten visuellen Symptome, bezieht sich auf den Verlust oder die Verminderung der Sehschärfe. Dies führt dazu, dass Objekte in Ihrem Gesichtsfeld unscharf erscheinen. Bei der akuten Form betrifft das verschwommene Sehen nur ein Auge. Wenn jedoch die Sehnerven oder die Netzhaut beider Augen betroffen sind, wird die Unschärfe beidseitig.

Verschwommenes Sehen ist oft mit Brechungsfehlern wie Myopie und Hyperopie (Kurzsichtigkeit bzw. Weitsichtigkeit) verbunden, bei denen Objekte nur in der Ferne oder in der Nähe verschwommen erscheinen können. Symptome können aber auch in allen Entfernungen auftreten, wie dies beim Astigmatismus der Fall ist. Verschwommenes Sehen führt häufig dazu, dass man schielt, um Objekte klar zu erkennen, was zu lähmenden Kopfschmerzen und/oder Überanstrengung der Augen führt. Verschwommenes Sehen kann jedoch auf mehrere verschiedene Ursachen und Beschwerden hindeuten und schwer zu beschreiben sein oder sich mit ähnlichen Symptomen überschneiden oder mit diesen verwechselt werden. Augenärzte lassen sich von den Patienten bei Untersuchungen oft erklären, was sie unter „verschwommenem Sehen“ verstehen. Verschwommenes Sehen kann symptomatisch für häufige und gut behandelbare Erkrankungen sein, kann aber auch auf das Vorliegen schwerwiegenderer Erkrankungen hindeuten, wie z.B. einer strukturellen Anomalie des Sehnervs oder der Netzhaut. Wenn Ihr Optiker oder Optometrist Ihre verschwommene Sicht nicht mit Korrekturgläsern behandeln kann, sollten Sie sofort Hilfe aufsuchen.
Ähnlich wie das verschwommene Sehen in seinen Auswirkungen, bezieht sich das Schleier- oder Nebelsehen, das oft als „Trübung“ oder „Schatten im Gesichtsfeld“ bezeichnet und beschrieben wird, auf Schwierigkeiten bei der klaren Unterscheidung von Objekten aufgrund eines fehlenden Kontrasts im Sehvermögen. Getrübtes Sehen wird oft so beschrieben, als würde man durch schmutziges oder mattiertes Glas schauen.

Eine ständige Belastung der Augen verursacht Schielen, starke Beschwerden und Kopfschmerzen, genau wie beim verschwommenen Sehen. Allerdings unterscheidet sich das getrübte Sehen vom verschwommenen Sehen dadurch, dass es so aussieht, als würde man durch einen dichten Dunst oder Nebel blicken, oder dass die Sicht „milchig“ ist und Objekte noch weiter verdeckt werden. Schleier- oder Nebelsehen kann auch ein Hinweis auf zahlreiche akute oder chronische, sowohl alltägliche als auch schwere Erkrankungen sein, wie z.B. Glaukom, Grauer Star und akute Schädigung des Sehnervs. Es ist eines der am häufigsten berichteten Symptome bei Personen, die unter Problemen mit dem Sehvermögen leiden, und kann bei routinemäßigen Augenuntersuchungen unterschieden werden.
Eine Schädigung des Sehnervs führt häufig zum Verlust des zentralen Sehens, der vollständig (absolut) oder teilweise (relativ) sein kann. In der klinischen Praxis wird dies als Skotom (leerer Bereich im Gesichtsfeld) definiert.
%20Fedorov%20Restore%20Vision%20Clinic.jpg?width=600&name=Central%20scotoma%20(VF%20defect)%20Fedorov%20Restore%20Vision%20Clinic.jpg)
Ein Skotom wird durch die Schädigung der zentralen Fasern des Sehnervs verursacht und tritt häufig bei Sehnervenentzündungen und anderen autoimmunen oder entzündlichen Prozessen auf. Zu den hauptsächlichen Beschwerden gehören schwerwiegende Probleme beim Geradeausschauen, da das zentrale Sehen verschwommen, neblig oder in Form eines leeren Bereichs (wie beim totalen Skotom) völlig abwesend ist. In den frühen Stadien des entwickelten Skotoms gehören zu den weiteren häufigen Beschwerden Schwierigkeiten bei der Unterscheidung von Farben, insbesondere zwischen hellen und dunklen Farben.
Gesichtsfeldausfall/gering funktionierendes Gesichtsfeld: Der größte Teil des Gesichtsfeldes fällt unter die Kategorie des parazentralen oder peripheren Sehens. Ein Verlust oder Mangel des peripheren Sehens wird oft als „peripherer Defekt“ bezeichnet, was bedeutet, dass das typischerweise weite Gesichtsfeld reduziert wurde, was zu leeren Bereichen überall im Gesichtsfeld führt.

Die auffälligsten Defekte treten im unteren Teil des Gesichtsfeldes oder im nasalen oder temporalen (schläfenwärtigen) Bereich auf. Je nach Schwere des Falles beschreiben die Patienten ihren Zustand als Teilverlust, bei dem das Gesichtsfeld nicht vollständig verloren geht, sondern nur noch schwach funktionsfähig ist, und die Person an der Peripherie schleierartig oder verschwommen sieht. In schweren Fällen fehlt das periphere Sehen völlig. Bei extrem schweren Erkrankungen wie fortgeschrittenem oder terminalem Glaukom bleibt nur ein eingeschränktes zentrales Sehvermögen erhalten.
Dies wird als „Tunnelblick“ bezeichnet, was bedeutet, dass das zentrale Sehen intakt bleiben und normal funktionieren kann, was dazu führt, dass die Dinge wie durch einen Tunnel oder eine Röhre gesehen werden.
Der Verlust des peripheren Gesichtsfeldes, und in vielen Fällen eines schwach funktionierenden Gesichtsfeldes, kann gewöhnliche Aktivitäten wie Autofahren oder Gehen erschweren oder unmöglich machen. Personen, die an einem Verlust oder Mangel des Gesichtsfeldes leiden, berichten oft auch über Schwierigkeiten beim Sehen bei geringem oder schwachem Licht.
Probleme mit dem Gesichtsfeld sind oft auf verschiedene Arten von Optikusneuropathie oder Schädigungen des Sehsystems im Gehirn infolge eines Schlaganfalls oder Schädel-Hirn-Traumas zurückzuführen. Patienten, die unter Gesichtsfeldverlust leiden, suchen häufig die Hilfe bei Spezialisten auf, um herauszufinden, wie das periphere Sehen durch spezielle Linsen oder Geräte oder Sehübungen korrigiert oder ausgeglichen werden kann. Die Ursache und der Schweregrad des Sehfeldverlusts oder -mangels bestimmt im Allgemeinen die Wirksamkeit verschiedener Korrekturbehandlungen oder Rehabilitationsansätze.
Blendung: Blendung ist die Sehschwierigkeit, die durch helles Licht entsteht, wenn die Leuchtdichte viel größer ist als jene Leuchtdichte, an die die Augen angepasst sin
Aufgrund von zu hellem Licht werden schlechte Sicht und schlechte Sehleistung beobachtet. Darüber hinaus ist die Erholungszeit nach dem Schauen in helles Licht länger als gewöhnlich. Blendung wird im Allgemeinen dadurch verursacht, dass die Photorezeptorzellen in der Netzhaut nicht in der Lage sind, das aus der Umgebung empfangene Licht zu bündeln, und hängt im Falle einer Optikusneuropathie auch von der Schädigung der retinalen Ganglienzellen ab. Blendung wird von Patienten oft als ein „Schimmern“ oder „Halo“-Effekt beschrieben, wenn sie versuchen, auf ein Licht reflektierendes Objekt oder einen solchen Bereich im Gesichtsfeld zu fokussieren. Wie bei vielen anderen Symptome der Neuropathie kann dies dazu führen, dass man schielt, wenn man versucht, zu fokussieren, was zu einer schmerzhaften Überanstrengung der Augen und Kopfschmerzen führt. Und zu guter Letzt kann Blendung auch durch jede Erkrankung der Netzhaut und der Photorezeptorzellen verursacht werden und ein Hinweis auf ernsthafte Augenerkrankungen sein.
Sehtrübung: Unter einer Trübung des Sehvermögens versteht man den Effekt, dass die Sicht verdunkelt wird, als ob ein Lichtschalter im Auge langsam abgeschaltet oder ein Vorhang über die Augen gezogen wird.

Objekte erscheinen dunkler und weniger klar, als sie in Wirklichkeit sind, was sie auch unscharf, verschwommen oder ohne den richtigen Kontrast erscheinen lassen kann.
Dieses Symptom wird häufig durch eine Sehnervenentzündung oder eine Entzündung des Sehnervs und der Fasern, aus denen er sich zusammensetzt, verursacht. In diesem Fall hängt der Grad der Verschlechterung der Sehkraft von der Schwere der Nervenentzündung ab. Die Sehnervenentzündung kann durch ein breites Spektrum von Autoimmunerkrankungen und Entzündungskrankheiten verursacht werden. Jede Verminderung des Sehvermögens einer Person kann ein Symptom dieser und vieler anderer Grunderkrankungen sein und sollte sofort untersucht werden.
Langsame Anpassung an die Dunkelheit: Mit „Dunkeladaptation“ ist der Prozess der Anpassung der Augen an eine in einer bestimmten Umgebung auftretende Lichtreduktion gemeint. Die Fähigkeit, sich an Dunkelheit anzupassen, beruht auf der Fähigkeit der Photorezeptoren (Stäbchen und Zapfen) in der Netzhaut, auf geringere Lichtmengen richtig zu reagieren, nachdem sie zuvor hellerem Licht ausgesetzt waren. Daher beeinträchtigt jede durch Krankheit oder Verletzung verursachte Schädigung der Netzhaut die Fähigkeit eines Menschen, sich an Licht anzupassen. Um den Grad der Dunkeladaptation zu verbessern, müssen die zugrundeliegenden Ursachen der Symptome, die sehr unterschiedlich sind, behandelt werden.
Schmerzhafte Augenbewegungen: Augenschmerz ist ein allgemeiner Begriff, der sich auf Schmerzen und Beschwerden in jeder Region im oder um das Auge herum bezieht. Wie jede Art von Schmerz reicht auch der Augenschmerz von kaum wahrnehmbar bis hin zu schwer und lähmend, wobei die Schwere des Augenschmerzes nicht unbedingt oder automatisch auf die Schwere der zugrunde liegenden Ursache(n) hinweist.
Ebenso werden Augenschmerzen oft ähnlich wie anderswo empfundene Schmerzen beschrieben, wobei die Betroffenen unter anderem von leichten, dumpfen, brennenden, pochenden, bohrenden oder stechenden Schmerzen berichten. Augenschmerzen sind oft, aber nicht immer, dann schlimmer, wenn man die Augen bewegt, ob in eine bestimmte oder in alle Richtungen. Augenschmerzen im Zusammenhang mit einer Sehnervenentzündung sind jedoch fast immer am stärksten, wenn die Augen bewegt werden.
Schmerzhafte Augenbewegungen können durch eine Vielzahl von Erkrankungen und Krankheiten verursacht werden, darunter ein im oder in der Nähe des Auges steckender Fremdkörper, eine Sehnervenentzündung, Multiple Sklerose, eine Pilzinfektion, ein Kopftrauma sowie Hornhaut- und andere Abschürfungen. Jeder Schmerz, der durch eine Optikusneuropathie verursacht wird, erfordert ein rechtzeitiges medizinisches Eingreifen, damit weitere Schäden durch die spezifische zugrunde liegende Ursache verhindert werden können. Die Behandlung hängt, wie immer, von der Bestimmung der Ursache(n) ab.
Augentrockenheit: Trockenes Auge, auch manchmal als „Syndrom des trockenen Auges“ (Keratokonjunktivitis sicca, KCS) bezeichnet, bezieht sich auf den Zustand eines dauerhaften oder wiederkehrenden Feuchtigkeitsmangels im und um das Auge herum, der dazu führt, dass sich die Augen kiesig oder körnig anfühlen oder als ob sie brennen würden. Zusätzlich zu diesen Empfindungen kann ein trockenes Auge auch mit Rötung, Wundsein, Juckreiz, Schmerzen, Reizung und verschwommenem Sehen einhergehen.
Während Trockenheit des Auges ein allgemein bekanntes Symptom ist, kann ein anhaltender Mangel an Benetzung mit Tränenflüssigkeit zu einer schweren und manchmal dauerhaften Augenerkrankung führen und ist daher ein Zustand, der sehr wohl auf eine viel dringlichere Situation hindeuten könnte, die eine umfassende Beurteilung erfordert. In letzteren Fällen können einfache Mittel wie Augentropfen nicht ausreichen, um das Symptom und die zugrunde liegende(n) Ursache(n) ausreichend zu behandeln. Da ein trockenes Auge durch eine solche Vielzahl an Erkrankungen verursacht werden kann, erfordert jedes Auftreten dieses Symptoms über einen längeren Zeitraum hinweg ein rechtzeitiges Handeln und die Aufmerksamkeit eines Augenarztes.
Rötung: Rote oder „blutunterlaufene“ Augen meint eine häufige Erkrankung, bei der das Weiß eines oder beider Augen rot oder rosa wird. Ähnlich wie beim trockenen Auge kann eine Rötung des Auges von leicht bis schwerwiegend sein und auf eine Vielzahl von Ursachen hinweisen. Ebenso kann sie von einer Reihe anderer Erkrankungen begleitet werden, wie z.B. tränende Augen, Trockenheit, Lichtempfindlichkeit, Schmerzen und verschwommenes Sehen.
Auch wenn eine Rötung des Auges oder der Augen nicht immer ein Indikator für eine ernste Erkrankung ist und oft nur vorübergehend oder einfach nur umweltbedingt auftritt (z.B. aufgrund von Staub, Pollen oder der Umweltverschmutzung), ist dies nicht immer der Fall. Schwerwiegendere Ursachen für Augenrötungen sind Geschwüre, Infektionen, Verletzungen und Traumata.
Die Rötung ist häufig auch eine Begleiterscheinung oder Folge einer Augenoperation, und obwohl dies häufig vorkommt, kann sie auch ein Zeichen für ein größeres Problem oder eine schwerwiegendere Ursache sein, die als negativer Ausgang dieser Operation auftritt. Aus diesen Gründen sollte jede längere Phase der Augenrötung umgehend von einem Augenarzt behandelt werden.
Nachdem wir uns nun eine Vielzahl von Symptomen der Optikusneuropathie angesehen haben, ist es an der Zeit, einen genaueren Blick auf viele der häufigsten Ursachen für die Optikusneuropathie zu werfen, von denen viele oben kurz erwähnt wurden und die alle recht ernst sind und eine sofortige Aufmerksamkeit und eine gründliche Behandlung erfordern.
Glaukom: Das Glaukom ist eine der häufigsten Ursachen für eine Schädigung des Sehnervs und den nachfolgenden Sehverlust, der oft das erste Anzeichen der Erkrankung ist, da ein Glaukom im Allgemeinen keine Schmerzen verursacht, bis die Erkrankung erheblich fortgeschritten ist. Als eine der weltweit führenden Erblindungsursachen steht das Glaukom häufig im Zusammenhang mit okulärer Hypertension oder erhöhtem Druck im Auge.
Es gibt zwei Subtypen von Glaukomen, die mit hohem Augeninnendruck einhergehen: das Offenwinkelglaukom und das Engwinkelglaukom, wobei erstere die weitaus häufiger auftretende Variante ist. Das Offenwinkelglaukom schreitet langsam voran und verursacht wie gesagt in der Regel keine Schmerzen. Im Laufe seiner Entwicklung verkleinert das Glaukom allmählich das Gesichtsfeld (oder das periphere Sehen), während das zentrale Sehen für längere Zeit erhalten bleibt. Im Endstadium der Entwicklung einer terminalen glaukomatösen Schädigung des Sehnervs führt das Glaukom jedoch zur völligen Erblindung.
Es ist wichtig zu erwähnen, dass der Sehverlust nicht immer mit einem erhöhten Augeninnendruck verbunden ist. Einige Glaukompatienten entwickeln typische Symptome des Sehverlusts, obwohl bei ihnen kein erhöhter Druck festgestellt werden kann, was allgemein als Normaldruckglaukom bekannt ist.
Ein Glaukom wird in der Regel bei einer Augenuntersuchung mit Hilfe von Instrumenten diagnostiziert, die den Augeninnendruck, das Gesichtsfeld und die Dicke des Sehnervs testen. Nach der Diagnose werden geeignete Behandlungen, wie z.B. chirurgische Eingriffe, Medikamente, spezielle Augentropfen oder Lasereingriffe, verschrieben. Die richtige Behandlung des Glaukoms für jeden einzelnen Fall der Erkrankung wird oft durch den Erfolg bei der Senkung des Augeninnendrucks, die Geschwindigkeit der glaukomatösen Schädigung des Sehnervs und den Zeitpunkt des Sehverlustes bestimmt.
Mangelnde Blutversorgung (Ischämische Optikusneuropathie): Die Ischämische Optikusneuropathie ist ein Zustand, bei dem eine mangelnde Blutversorgung zu einer Schädigung des Sehnervs und in der Folge zum Verlust des Sehvermögens führt. Die Mehrzahl aller ischämischen Optikusneuropathien sind anteriore Neuropathien (AION), d.h. die Blutgefäßbildung im Sehnerv erfolgt in der Nähe des Augapfels. Dies ist gewöhnlich auf entzündete Arterien oder arteriitische AION zurückzuführen. Im Gegensatz dazu sind die häufigsten Erkrankungen der AION nichtarteriitisch bedingter Art (NAION bzw. NNAION), bei denen die mangelnde Blutversorgung auf nichtentzündliche Ursachen zurückzuführen ist.
Der Ausbruch einer NAION erfolgt oft schnell und schmerzlos, häufig beim Aufwachen aufgrund eines Blutdruckabfalls während des Schlafs, und führt im Allgemeinen dazu, dass ein Teil oder die Hälfte der Sehkraft einer Person verdunkelt oder beeinträchtigt wird (Visusminderung). Ein vollständiger Sehverlust tritt in einigen Fällen auf, ist aber äußerst selten. Es wurden drei Hauptursachen für NAION festgestellt: erstens eine Sehnervenpapille, die zu schmal ist, um den Sehnerv aufzunehmen, aus dem sie heraustritt; zweitens das Schlafapnoe-Syndrom und drittens verschiedene Herz-Kreislauf-Erkrankungen wie ein zu hoher Cholesterinspiegel, Diabetes und Bluthochdruck. Der oben erwähnte Blutdruckabfall über Nacht ist jedoch die häufigste Ursache. Die Patienten werden im Allgemeinen durch eine Augenuntersuchung und unter Berücksichtigung anderer Gesundheitsfaktoren und Veranlagungen diagnostiziert. Die Behandlung der Erkrankung war oft schwierig, obwohl einige spezialisierte Behandlungen mit bestimmten Arten von Steroiden teilweise erfolgreich sein können.
Augen- oder Schädel-Hirn-Trauma: Jede Art von Trauma oder Verletzung des Auges oder ein schweres Kopftrauma im Allgemeinen kann eine Optikusneuropathie verursachen. Erschütternde Schläge auf den Kopf und traumatische Hirnverletzungen können zu Sehproblemen einschließlich Verlust oder Einschränkung des Gesichtsfeldes, Doppelbildern, verschwommenem Sehen, Lichtempfindlichkeit und Schmerzen bei Augenbewegungen führen. Verschiedene Arten von Augenärzten, Optometristen und Ophthalmologen sind bestens und spezifisch ausgebildet, um Erschütterungssymptome und traumatische Hirnverletzungen festzustellen, die das Sehvermögen einer Person beeinträchtigen können. Jeder, der einen starken Schlag auf das Auge und/oder den Kopf erhalten hat und einen Sehkraftverlust oder eines der oben aufgeführten Symptome bemerkt, kann und sollte von einem dieser Spezialisten behandelt werden, damit der Schweregrad der Symptome und mögliche andere Schäden festgestellt werden kann. Die Behandlung von Gehirnerschütterungen und Hirnverletzungen variiert je nach Art und Grad der Symptome.
Entzündung und Autoimmunerkrankungen: Eine Entzündung des Sehnervs oder eine Sehnervenentzündung aufgrund einer Autoimmunerkrankung führt häufig zu einer Optikusneuropathie und schweren Sehstörungen. Zwei der häufigsten Erkrankungen, die für den Sehkraftverlust verantwortlich sind, sind die Multiple Sklerose und Neuromyelitis optica. Multiple Sklerose (oder MS) ist eine Autoimmunerkrankung, die auftritt, wenn Nervenenden, einschließlich des Sehnervs, beschädigt werden, weil das Immunsystem das Myelin angreift – jene Substanz, die der Abdeckung der Nervenenden dient. MS ist eine der häufigsten Ursachen für eine Sehnervenentzündung, und der Nachweis einer Sehnervenentzündung bei Augenuntersuchungen ist oft ein früher Indikator für die Erkrankung. Eine Schädigung des Sehnervs verursacht eine Vielzahl von Symptomen, wie etwa eine Sehunschärfe oder Schleiersehen, Ausfälle des zentralen Gesichtsfeldes, eine Sehtrübung oder eine Kontrastsehschwäche.
Die Neuromyelitis optica ist eine weitere Autoimmunerkrankung, bei der das Immunsystem in erster Linie den Sehnerv, das Rückenmark und in einigen Fällen auch das Gehirn angreift. Ihre Auswirkungen auf das Sehvermögen ähneln denen der MS und führen zu einer Sehnervenentzündung und zum Verlust des Sehvermögens. Im Gegensatz zur MS hat die Neuromyelitis optica jedoch im Allgemeinen kein progredientes Stadium, sondern tritt eher in wiederholten akuten Schüben auf, die oft noch verheerender sein können als die bei MS auftretenden.
Eine Sehnervenentzündung kann durch Standarduntersuchungen des Auges wie Gesichtsfelduntersuchungen oder bildgebende Verfahren zur Darstellung des Sehnervs und durch speziellere Untersuchungen wie MRT oder umfassende Blutuntersuchungen erkannt werden. Die Behandlung der Erkrankung konzentriert sich im Allgemeinen auf oral verabreichte Steroide, die einen entzündungshemmenden Zweck erfüllen.
Nicht- oder Unterentwicklung des Sehnervs (Sehnerv-Hypoplasie): Eine Hypoplasie des Sehnervs (oder ONH, engl. optic nerve hypoplasia) ist eine angeborene Erkrankung, die aus der Nicht-Entwicklung oder Unterentwicklung des Sehnervs resultiert, wobei die Fasern, aus denen der Sehnerv besteht, sich entweder nicht oder nur unvollständig entwickeln. Die ONH betrifft meistens beide Augen, sie kann aber auch nur in einem Auge vorhanden sein. Je nach Schwere des Falles kann ONH das Sehvermögen minimal oder gravierend beeinträchtigen, wobei letztere Fälle mit einem schweren Sehverlust und starken Schwierigkeiten bei der Lichtwahrnehmung aufgrund einer reduzierten Anzahl von Sehnervenfasern einhergehen. ONH wird durch eine von einem Augenarzt durchgeführte Untersuchung diagnostiziert, bei der der Sehnerv dann strukturell abnormal und kleiner als ein gesunder Nerv erscheint. Die Behandlung von ONH ist schwierig und umfasst oft die typische Unterstützung für Sehbehinderte zusammen mit der Behandlung anderer, nicht visuell bedingter Symptome der Erkrankung.
Hirntumore: Hirntumoren können häufig eine Kompression des Sehnervs verursachen, die zu unterschiedlich starkem Sehverlust und verschiedenen Formen der Sehbehinderung führt. Die Kompression verursacht in erster Linie lokale ischämische Schädigungen des Sehnervs, die zu einer Atrophie des Sehnervs und einer Störung der Sehbahn führen, wodurch die Weiterleitung der visuellen Signale von den Augen zum Gehirn im Wesentlichen unterbrochen wird. Die typischsten klinischen Anzeichen von Hirntumoren sind Schädigungen und Ausfälle des Gesichtsfeldes, die in einigen Bereichen partiell sein können. In den schwersten Fällen kommt es zu völligem Erblinden.
Ein solches Beispiel für Kompression tritt in Form eines Hypophysenadenoms auf, einer Tumorart, die an der Hypophyse auftritt. Diese Form des Tumors übt während des Wachstums Druck auf die Sehnerven aus, wo diese an der Sehnervenkreuzung kreuzen. Aus diesem Grund sind die Defekte des peripheren Sehens progredient, beginnend von der äußersten Peripherie, und schädigen langsam immer mehr das Seitensehen. In den Endstadien ist die Hälfte des Gesichtsfeldes verschwunden, ein Zustand, der besser bekannt ist als bitemporale Hemianopsie.
Erhöhter intrakranieller Druck: Der intrakranielle Druck oder Druck im Inneren des Schädels kann ebenfalls eine Optikusneuropathie verursachen. Während ein erhöhter Druck aus verschiedenen Gründen auftreten kann, wird er häufig durch Hirntumore oder Erkrankungen wie dem Hydrozephalus verursacht, ein Zustand, bei dem sich die Hirn-Rückenmarks-Flüssigkeit im Gehirn aufbaut. Wenn der Druck im Schädel zu hoch wird und/oder zu lange anhält, kann eine teilweise oder sogar vollständige Erblindung auftreten. Sowohl Hydrozephalus als auch Tumore werden in der Regel chirurgisch behandelt, um eine Vielzahl negativer Symptome zu reduzieren, darunter sehkraftbedingte Symptome wie verschwommenes Sehen, Doppelbilder und andere Sehbehinderungen und -störungen unterschiedlichen Schweregrades.
Infektionen und verwandte Krankheiten: Verschiedene Infektionen können je nach Art und Lokalisation auch Sehnervenschäden verursachen. Eine Sinusitis (allgemein bekannt als Nasenebenhöhleninfektion) ist zum Beispiel eine Entzündung der Nasennebenhöhlen, d.h. der Bereiche, die die Nasenhöhle umgeben und mit Luft gefüllt sind. Wenn diese sich entzünden, entsteht oft ein starker Gesichtsdruck, insbesondere zwischen und hinter den Augen, der starke Schmerzen verursacht und das Sehen manchmal erschwert. Im Allgemeinen kommt es zu einer Unschärfe des Sehens, obwohl in schweren und chronischen Fällen auch eine Optikusneuropathie auftreten kann, die zum Verlust des Sehvermögens führt.
Krankheiten wie Lupus und Sarkoidose sind weitere Beispiele für Krankheiten, die das Sehvermögen, insbesondere den Sehnerv, stark beeinträchtigen können. Solche Infektionen und Krankheiten werden häufig mit entzündungshemmenden Medikamenten wie Steroiden oder mittels Antibiotika behandelt.
Toxine: Gifte, insbesondere Alkohol, Tabak und Drogen, können ebenfalls Sehnervenschäden verursachen und zu einem teilweisen oder schweren Sehverlust führen. So kann z.B. langanhaltender Alkoholkonsum eine toxische Optikusneuropathie mit langfristigem Verlust des zentralen Sehvermögens, Farbwahrnehmungsstörungen und allgemeinem Sehverlust verursachen.
Einen Augenspezialisten aufsuchen
Zusammenfassend lässt sich sagen, dass Sie einen Termin bei einem Augenarzt in Ihrer Nähe vereinbaren sollten, wenn bei Ihnen eines der oben beschriebenen Symptome aufgetreten ist oder wenn Sie Sorge haben, dass Sie einen Sehkraftverlust oder Probleme im Zusammenhang mit den hier besprochenen Ursachen haben könnten. Viele dieser Symptome und Zustände können dauerhafte Schäden verursachen und die zukünftige Unversehrtheit Ihrer Sehkraft bedrohen. Wenn die Schädigung des Sehnervs von einem Fachmann bestätigt wird, sollten Sie so bald wie möglich einen Termin in der Fedorov Restore Vision Clinic vereinbaren.
Natürlich möchte jeder Patient, der an einer Schädigung des Sehnervs leidet, wissen, wie und mit welchen Methoden sein Zustand bewältigt und behandelt werden kann und ob der erlittene Schaden gänzlich geheilt werden kann oder nicht. Wenn es um die Optikusneuropathie (Atrophie des Sehnervs) geht, ist dies oft ein komplexes Thema. Da eine Schädigung des Sehnervs durch mehrere, verschiedene Faktoren verursacht werden kann und unterschiedliche Formen annimmt, sind die Antworten auf die Fragen der Patienten oft unterschiedlich. Wir werden hier bestehende Formen der Behandlung und mögliche Heilungsmöglichkeiten untersuchen.
Die Behandlung von Sehnervenschäden hängt weitgehend von der zugrunde liegenden Ursache ab. Die Behandlungsmethoden konzentrieren sich oft auf die Verhinderung weiterer Schädigungen des Nervs, da bereits erlittene Schäden leider selten rückgängig gemacht werden können. Mit anderen Worten, der Schwerpunkt der Behandlung liegt oft auf der Stabilisierung der Symptome und dem Aufhalten des Fortschreitens einer bestimmten Erkrankung.
Um zu verstehen, was wir meinen, wollen wir einige Beispiele anführen:
Die Gesundheitsversorger ermutigen Menschen mit einer Schädigung des Sehnervs auch dazu, einen möglichst gesunden Lebensstil beizubehalten, insbesondere wenn es um eine ausgewogene Ernährung mit nährstoffreichen Lebensmitteln geht, die zusammen mit anderen Behandlungen zur Stabilisierung der Sehkraft beitragen können.
Da es bei der Behandlung von Sehnervenschäden weitgehend auf Früherkennungs- und Präventionsmaßnahmen ankommt, ist es wichtig, dass jeder, der an Sehproblemen leidet, sofort seinen Augenarzt aufsucht. Während eine anatomische Schädigung des Sehnervs im Allgemeinen nicht rückgängig gemacht werden kann – wie wir im Folgenden erörtern werden –, können Behandlungen in früheren Stadien durchgeführt werden, um das Fortschreiten der Optikusneuropathie aufzuhalten.
Leider gibt es zurzeit keine bekannten Möglichkeiten, Sehnervenschäden rückgängig zu machen, die zur öffentlichen Nutzung angeboten werden. Die Forschung zu diesem Thema ist in den letzten Jahren erheblich ausgeweitet worden, wobei Forscher experimentelle Methoden in Labors, insbesondere an Mäusen testen. Darüber hinaus wurde festgestellt, dass bestimmte Tiere, zum Beispiel einige Säugetiere, in der Lage sind, die Axone zu regenerieren, die von ihren retinalen Ganglienzellen (RGC) stammen und die notwendig sind, um visuelle Informationen zum Gehirn zu transportieren. In ähnlicher Weise haben Forscher herausgefunden, dass bestimmte niedere Wirbeltiere ihre Sehnerven spontan regenerieren und ihr Sehvermögen vollständig reparieren können. Ärzte und Forscher hoffen, dass es durch die Untersuchung dieser Phänomene möglich sein wird, regenerative Prozesse auf den Menschen zu übertragen.
Hier sind einige Beispiele für die experimentellen Methoden, die bei Versuchen zur Umkehrung von Sehnervenschäden eingesetzt werden und von denen sich einige als teilweise wirksam erwiesen haben (nur im Labor):
Dies sind nur einige der Methoden, die von Forschern auf der ganzen Welt getestet und modifiziert werden. Obwohl bei den Versuchen, Sehnervenschäden zu reparieren und rückgängig zu machen, beträchtliche Fortschritte erzielt wurden, hat sich keine dieser Methoden als signifikant zuverlässig erwiesen und ist auf das Labor beschränkt geblieben. Es besteht jedoch Grund zur Hoffnung, dass auch andere fortschrittliche Ansätze Erfolg haben werden.
Den meisten Patienten, die an einer Schädigung des Sehnervs (Optikusneuropathie) leiden, wurde gesagt, dass es keine Behandlung für einen verletzten Sehnerv gibt; diese Nerven haben keine Fähigkeit zur Regeneration, und daher kann die Sehkraft des Patienten niemals wiederhergestellt oder verbessert werden. Es ist bekannt, dass der Sehnerv das Auge mit dem Gehirn verbindet, und leider ist es in der modernen Medizin nach wie vor ein Problem, dass es eine therapeutische Trennung zwischen Augenärzten (die Erkrankungen des Sehnervs nicht behandeln, weil er ein Teil des Gehirns ist) und Neurologen (die den Sehverlust nicht behandeln, selbst wenn er durch Sehnervenstörungen verursacht wurde) gibt. Mit anderen Worten, es besteht eine „Lücke“, die den Patienten das Gefühl gibt, dass es für sie keine Behandlungsmöglichkeiten zur Wiedererlangung ihrer Sehkraft gibt.
Die Fedorov Restoration Therapy ist insofern einzigartig, als es sich um einen interdisziplinären Ansatz handelt, der eine Brücke zwischen der Augenheilkunde (Ophthalmologie) und der Neurologie, also dem Auge und dem Gehirn schlägt und beide miteinander verbindet, um atemberaubende Ergebnisse für sehbehinderte Patienten zu erzielen, deren Sehverlust mit medizinischen Erkrankungen des Sehnervs zusammenhängt. Einzigartig ist auch, dass es sich um eine völlig nicht-invasive, nicht-chirurgische Methode handelt, die das Sehvermögen auf natürliche Weise mit stabilen Ergebnissen und ohne Risiko von Nebenwirkungen verbessert und wiederherstellt.
Während es für zukünftige Patienten wichtig ist, sich vor Augen zu halten, dass die Fedorov Restoration Therapy den Sehnerv nicht wirklich regenerieren oder beschädigte Zellen ersetzen kann, kann sie die Sehkraft durch das Erreichen von zwei bedeutenden Ergebnissen drastisch verbessern: 1) eine gesteigerte Funktion bereits vorhandener, erhaltener Zellen auf der Netzhaut und 2) eine gesteigerte Aktivität und einen verbesserten Transport entlang der gesamten Sehbahn von den Sehnerven bis zum visuellen Kortex.
Diese hochmoderne Fedorov-Therapie ist in der Lage, Patienten zu helfen, die unter vielen verschiedenen Arten von Sehbeschwerden leiden, die durch eine Vielzahl von Erkrankungen des Sehnervs, einige Netzhautdystrophien, Schädigungen der Sehbahn oder des Kortex im Gehirn und in Fällen von Amblyopie verursacht werden. Zu den Vorteilen der Therapie gehören: Gesichtsfelderweiterung (Vergrößerung des Gesichtsfeldes), verbesserte Sehschärfe (weniger verschwommenes Sehen), vermindertes Nebelsehen (mehr Klarheit), bessere Nachtsicht und, bei fortschreitendem Sehverlust durch Glaukom oder Retinitis pigmentosa, die Verlangsamung oder Verhinderung einer weiteren Verschlechterung des Sehvermögens.
Aber wie werden diese Behandlungserfolge erzielt und woraus besteht die Therapie?
Die Fedorov Restoration Therapy ist ein schmerzfreier, unkomplizierter Prozess, der die Funktion der Netzhautzellen und des gesamten Sehnervs verbessern soll. Eine Schädigung des Sehnervs stört den Informationsfluss vom Auge zum Gehirn, was häufig eine Vielzahl negativer Symptome verursacht und schließlich zum Verlust oder zur Beeinträchtigung des Sehvermögens führt. Bei der Fedorov Restoration Therapy werden schwache elektrische Stromimpulse eingesetzt, um teilweise geschädigte Netzhautzellen zu stimulieren und die Leitfähigkeit der Signale zum Gehirn zu verbessern, um auf diese Weise die Weiterleitung der visuellen Signale entlang des betroffenen Sehnervs zu fördern.
Während des Klinikaufenthaltes werden die Patienten umfassenden Untersuchungen unterzogen, um den Grad ihres Sehverlusts zu bestimmen und eine Basislinie festzulegen, an der die Ergebnisse nach der Therapie gemessen werden können. Dabei werden das subjektive Sehvermögen (Sehschärfe, Kontrastsehen, Farbensehen), detaillierte Gesichtsfelduntersuchungen, eine moderne Analyse des Sehnervs und der Netzhautstruktur auf der Grundlage der OCT-Augenbildgebung, eine elektrophysiologische Auswertung und ein EEG (Elektroenzephalogramm, das die Gehirnströme misst) durchgeführt. Nach der Durchführung dieser Tests sind die Patienten für die Behandlung bereit.
Die Fedorov Restore Vision Clinic bietet eine ambulante Behandlung, bei der die Patienten über einen Zeitraum von zwei Wochen täglich (mit Ausnahme der Wochenenden) in die Klinik kommen und therapeutische Sitzungen von etwa zwei Stunden pro Tag absolvieren. Die Wiederherstellungsbehandlung erfolgt durch die Verabreichung von Wechselstrom durch eine Reihe von Elektroden, die in der Nähe und um die Augen herum angebracht sind. Dieser Strom fließt durch das Auge und entlang des Sehnervs zum Gehirn. Die Patienten haben im Allgemeinen ein Bewegungsgefühl und sehen etwas, das wie ein Licht aussieht (dies wird als „Phosphen-Effekt“ bezeichnet).
Nach Abschluss der Therapie werden die Patienten den gleichen Untersuchungen unterzogen, die bei der Voruntersuchung durchgeführt wurden. Wenn diese abgeschlossen sind, werden die Ergebnisse der Therapie in einem Entlassungsgespräch besprochen. Letztendlich ist das Hauptziel der Fedorov-Therapie nicht nur die Wiederherstellung der Sehfunktionen, sondern auch die Verbesserung der Lebensqualität ihrer Patienten. Tatsächlich berichtet die überwiegende Mehrheit der Patienten in Vorher-Nachher-Umfragen bei den Behandelten von einer Verbesserung bei den alltäglichen Aktivitäten, von der Wiedererlangung der sozialen Funktionsfähigkeit und von mehr Unabhängigkeit, was direkt zu einer höheren Lebensqualität führt. Wenn Sie oder ein geliebter Mensch unter Sehproblemen leiden, die insbesondere durch eine Schädigung des Sehnervs verursacht werden, könnte die Fedorov-Wiederherstellungstherapie die richtige Behandlung für Sie sein.
In Anerkennung seiner einzigartigen Stellung im Bereich der Gesichtsfeldwiederherstellung ist es die Aufgabe der Fedorov Restore Vision Clinic, nur die in Frage kommenden Patienten für eine Behandlung zu qualifizieren, die am meisten von Dr. Fedorovs bahnbrechender Therapie profitieren können. Die Erreichung dieses Ziels wäre nicht möglich, ohne ausreichend detailliertes Feedback von den Kunden der Klinik – von sehbehinderten Patienten. Im Hinblick auf dieses Ziel wurde eine umfassende Umfrage entwickelt, die eine genaue Einschätzung dessen ermöglicht, wie erfolgreich die Bemühungen der Klinik im Laufe der Zeit gewesen sind. Auf diese Weise können Dr. Fedorov und sein Team feststellen, was noch getan werden kann, um sowohl das formale Sehvermögen der Patienten als auch die sehkraftbezogene Lebensqualität zu verbessern.
In den ersten beiden Teilen der Umfrage soll festgestellt werden, welche Art von Symptomen und Beeinträchtigungen der Patient erlebt und wie sich diese Sehbehinderung auf den Alltag des Patienten auswirkt. Dies hilft dem Team von Dr. Fedorov, den Schweregrad des Sehkraftverlusts jedes einzelnen Patienten abzuschätzen und auch ein Verständnis für die Lebensqualität des Patienten vor der Behandlung zu gewinnen. Im dritten Hauptteil der Umfrage, der nach der Wiederherstellungstherapie durchgeführt wird, wird der Patient gebeten, alle auffälligen Veränderungen seines Sehvermögens nach der Behandlung zu beschreiben und zu erläutern, wie sich diese Verbesserungen auf das tägliche Leben des Patienten ausgewirkt haben.
Dieser Ansatz ermöglicht es der Klinik, die Wirksamkeit ihrer innovativen Wiederherstellungstherapie zu überwachen und sicherzustellen, dass die Behandlung die individuellen Erwartungen jedes Patienten erfüllt und seine Hoffnungen auf ein besseres Sehvermögen erfüllt hat. Letztlich sollen mit der Fedorov Restoration Therapy zwei Hauptziele erreicht werden: die Verbesserung des Sehvermögens der Patienten und die Umkehrung der Auswirkungen einer bereits bestehenden Schädigung des Sehnervs sowie die Verbesserung der allgemeinen Lebensqualität der Patienten.
Um potentiellen Patienten ein Gefühl für die Erfahrungen früherer Patienten mit der Fedorov-Therapie zu vermitteln, finden Sie im Folgenden einige Beispiele für die Art von Feedback, die Dr. Fedorov erhalten hat. Wie Sie feststellen werden, gibt es eine Reihe von Ähnlichkeiten zwischen den Ausgangsbeschwerden der Patienten, den Auswirkungen, die die Schädigung des Sehnervs auf ihr Leben hatte, und den Verbesserungen, die sie seit der Behandlung erfahren haben. Viele der Antworten mögen dem nahe kommen, was Sie in diesem Moment in Ihrem eigenen Leben empfinden.
Wenn Sie verstehen, welche Arten von Symptomen und Beschwerden frühere Patienten geteilt und geäußert haben, die Ihren eigenen ähnlich sein könnten, kann Ihnen das dabei helfen, festzustellen, ob die Fedorov-Therapie für Sie geeignet ist oder nicht. Es gibt zwar mehrere gemeinsame Beschwerden, aber die Palette an Kernsymptomen, die die Patienten vor der Behandlung hatten, ist groß.
Es gibt vier Hauptsymptome, die bei Patienten, die sich in der Klinik behandeln lassen, am häufigsten auftreten. Die ersten beiden sind Störungen des zentralen Sehens und ein teilweises oder vollständiges Fehlen des peripheren Sehens. Diese beiden Symptome werden hier gruppiert, weil sie laut Patientenberichten oft gemeinsam erlebt werden. Das zentrale Sehen ist für das scharfe und gezielte Sehen verantwortlich, das für das Lesen und das Sehen auf große Entfernungen unbedingt erforderlich ist. Selbst ein kleiner blinder Bereich im zentralen Gesichtsfeld kann die Qualität des Sehens dramatisch beeinträchtigen, was zu Schwierigkeiten beim Lesen von Standarddrucken und beim Erkennen kleiner Details führen kann. Peripheres Sehen bezieht sich auf die Fähigkeit, aus „den Augenwinkeln“ zu sehen, und jede Störung des peripheren Sehens kann die Fähigkeit, richtig zu sehen, stark einschränken.
Viele Patienten, die die Klinik besuchten, berichteten über einen signifikanten oder fast vollständigen Verlust des Gesichtsfeldes aufgrund einer schweren Schädigung des Sehnervs. Leider begaben sich viele dieser Patienten erst in Behandlung, nachdem ihre Krankheit bereits fortgeschritten war oder sogar ihr Endstadium erreicht hatte.
Zwei weitere typische Beschwerden sind Nebelsehen/Sehunschärfe, begleitet von einer Sehtrübung (Dunkelsehen) und Schleiersehen. Sehunschärfe bedeutet, dass man „verschwommen“ und unfokussiert sieht. Diese Form der Beeinträchtigung geht mit der Mehrzahl der Fälle von Sehnervenschäden einher und kann für die Betroffenen äußerst beeinträchtigend sein. Sie schränkt das Gesichtsfeld oft so stark ein, dass es fast unmöglich ist, sowohl nahegelegene als auch entfernte Objekte zu erkennen. Ähnlich wie bei dem verschwommenen Sehen und fast ebenso häufig sind Beschwerden über Schleiersehen, bei dem die Person Objekte wie durch einen Nebel hindurch sieht. Dies beeinträchtigt das Sehvermögen in ähnlicher Weise wie verschwommenes Sehen und macht es schwierig, Objekte auch nur annähernd klar zu sehen.
Obwohl diese Symptome bei weitem die am häufigsten berichteten sind, gibt es eine Vielzahl anderer Beschwerden, über die viele Patienten regelmäßig in Fällen einer Schädigung des Sehnervs beschreiben, wie z.B:
Dies ist eine umfassende Liste von häufig berichteten Symptomen, die mit einer Schädigung des Sehnervs einhergehen. Wenn Sie an einem oder mehreren dieser Symptome leiden, sollten Sie so bald wie möglich einen Augenarzt aufsuchen. Sollten Sie davon ausgehen, dass solche Symptome tatsächlich die Folge einer Schädigung des Sehnervs sind, dann vereinbaren Sie einen Termin in der Fedorov Restore Vision Clinic.
Die oben besprochenen und aufgelisteten häufigen Symptome können sich äußerst negativ auf das tägliche Leben einer Person auswirken und häufig die allgemeine Lebensqualität beeinträchtigen. Wie bereits erwähnt, ist eines der Hauptziele von Dr. Fedorovs Behandlung, die Lebensqualität seiner Patienten zu verbessern und ihr tägliches Leben auf möglichst viele Arten zu bereichern. Die Patienten berichten, wie durch ihre Sehbehinderung ihr tägliches Leben auf verschiedene Weise negativ beeinflusst wird, und vieles davon taucht in der Umfrage der Klinik immer wieder auf.

Eine der häufigsten und vielleicht die wichtigste Beschwerde ist die eines allgemeinen Vertrauensverlustes. Das Vertrauensniveau wirkt sich auf jeden Aspekt des Lebens aus, von der Stimmung über die Motivation bis hin zur psychischen Gesundheit. Es kann schwierig sein, selbst bei perfekter Sehkraft Vertrauen zu gewinnen und zu erhalten, und bei Sehbehinderung kann es sogar noch schwieriger sein. Aus diesem Grund ist die Wiederherstellung des Selbstvertrauens der Patienten eine der Hauptprioritäten und -ziele der Wiederherstellungstherapie.
Neben dem allgemeinen Selbstvertrauen ist eine weitere, außergewöhnlich häufige Auswirkung der Sehbehinderung, die von den Patienten berichtet wird, Probleme beim Lesen und manchmal eine vollständige Unfähigkeit, überhaupt zu lesen. Uns ist selten bewusst, wie wichtig die Lesefähigkeit im Alltag ist. Ob zum Vergnügen, bei der Arbeit oder einfach nur zum Lesen von zu bezahlenden Rechnungen, dies ist für uns alle auf unsere eigene Art und Weise eine Schlüsselkompetenz und -fähigkeit. Wenn diese Fähigkeit verloren geht, kann sich dies in verschiedenen Bereichen unseres täglichen Lebens deutlich negativ auswirken.

Ein weiterer Effekt, über den Patienten mit großer Regelmäßigkeit berichten, sind Schwierigkeiten beim Gehen, insbesondere in einer Menschenmenge. Ein eingeschränktes Gesichtsfeld (insbesondere beim peripheren Sehen) kann das einfache Gehen zu einer großen Herausforderung und sogar gefährlich machen. Viele Menschen berichten von wiederholten Vorfällen, bei denen sie gegen Wände, Türen, Möbel und andere Personen stoßen. Dies kann peinlich sein, vor allem aber kann es zu körperlichen Schäden und Verletzungen sowohl bei einem selbst als auch bei anderen führen. Stolpern, Stürze und Zusammenstöße wurden alle von Patienten berichtet, die einfach nur zu Fuß gingen, selbst wenn es nur über sehr kurze Strecken war. Auch dies kann sich verheerend auf das Selbstvertrauen und das Selbstwertgefühl auswirken.

Abgesehen von den oben erwähnten ist der bei weitem am häufigsten ausgedrückte Effekt der Sehbehinderung die Unfähigkeit zum Lenken eines Fahrzeugs. Viele von uns sind auf ihr Auto und ihre Fahrtüchtigkeit angewiesen, um zur Arbeit und zurück zu fahren, Besorgungen zu erledigen, Termine wahrzunehmen, Freunde und Familie zu besuchen und viele andere tägliche und wöchentliche Aufgaben zu erledigen. Selbst geringfügige Sehbehinderungen können die Fähigkeit, richtig und sicher Auto zu fahren, stark beeinträchtigen und letztlich einen selbst und andere gefährden.
Tatsächlich hängt die Unfähigkeit zum Autofahren oft mit drei der anderen häufigsten Auswirkungen auf das Leben der Patienten zusammen: der Arbeitsunfähigkeit, dem Drang, in geschlossenen Räumen zu bleiben, und der alltäglichen gegenseitigen Abhängigkeit. Diese drei Auswirkungen können zwar aus unterschiedlichen Gründen auftreten, stehen aber oft in Zusammenhang mit dem Autofahren. Diejenigen, die auf ihr Auto angewiesen sind, können unter Umständen nicht mehr zur Arbeit und zurück fahren, verlieren ihre Bereitschaft, ihr Zuhause überhaupt zu verlassen, und sind darauf angewiesen, dass sie von anderen gefahren werden, wohin auch immer sie fahren müssen. Jede dieser Auswirkungen kann das allgemeine Vertrauen und die Produktivität erheblich beeinträchtigen.
Die oben genannten Effekte sind bei weitem die häufigsten aller negativen Auswirkungen auf das tägliche Leben der Patienten, aber es gibt noch einige andere, die regelmäßig erwähnt werden, darunter
Wie Sie sehen, kann eine durch eine Schädigung des Sehnervs verursachte Sehbehinderung fast jeden Aspekt der alltäglichen Aktivitäten negativ beeinflussen. Sie kann die Lebensqualität eines Menschen einschränken und ihn unfähig machen, die Aufgaben und Pflichten zu erfüllen, die er braucht und erfüllen will. Auch hier kann jede dieser Auswirkungen das allgemeine Selbstvertrauen und die Lebensfreude im Allgemeinen verringern. Glücklicherweise kann die Wiederherstellungstherapie dazu beitragen, diese Realität zu ändern.
Die Fedorov-Therapie hat das Leben unzähliger Patienten verbessert, indem es die Auswirkungen einer Schädigung des Sehnervs reduziert und rückgängig gemacht hat. Die Patienten haben über eine erstaunliche Bandbreite von Vorteilen der Behandlung berichtet und die positive(n) Auswirkung(en) beschrieben, die die Therapie nicht nur auf ihre Sehkraft, sondern auch auf ihr tägliches Leben und ihre allgemeine Gesundheit und ihr Wohlbefinden hatte. Den Umfrageergebnissen zufolge haben 60-70% der Patienten, die sich in Behandlung begeben haben, über mindestens einen spürbar positiven Einfluss der Therapie berichtet, aber die überwiegende Mehrheit von ihnen nannte sogar eine Kombination von Verbesserungen und Erweiterungen, die ihr Leben zum Besseren verändert haben.
Nachfolgend finden Sie eine Liste der beschriebenen Verbesserungen sowohl in der Sehkraft der Patienten als auch in ihrem täglichen Leben, die das bisher Besprochene sauber zusammenfasst und die unzähligen Möglichkeiten aufzeigt, wie Patienten von diesem therapeutischen Ansatz profitiert haben. Während über jede folgende Verbesserung regelmäßig berichtet wurde, ist die folgende Liste der Vorteile in absteigender Reihenfolge von den häufigsten zu den am wenigsten verbreiteten geordnet:
Dies ist eine erstaunliche Liste von 24 Beispielen für spürbare Verbesserungen, die von Patienten berichtet wurden, die mit einer Restaurationstherapie behandelt wurden. Wie Sie sehen können, entsprechen die hier aufgeführten Verbesserungen direkt den Grundbeschwerden und Auswirkungen auf den Alltag in den Patientenberichten in den ersten beiden Abschnitten der vor der Behandlung erstellten Umfrage. Die beiden Hauptziele der Klinik wurden in 65-70% der Fälle eindeutig erreicht: die Verbesserung und Wiederherstellung des Sehvermögens der Patienten und die Erhöhung der Lebensqualität der Patienten.
 Hinweis: Die Informationen in diesem Blog sind die Meinungen der Autoren und dienen nur zur Einarbeitung der Leser. Dieser Blog ist nicht als Ersatz für professionelle medizinische Beratung gedacht. Auch sind die bereitgestellten Informationen kein Ersatz für offizielle oder rechtliche Begriffe zur Diagnose, Behandlung und Pflege des Glaukoms. Die Autoren sind nicht haftbar für unerwünschte Folgen oder Auswirkungen im Zusammenhang mit den im Blog bereitgestellten Informationen.
Hinweis: Die Informationen in diesem Blog sind die Meinungen der Autoren und dienen nur zur Einarbeitung der Leser. Dieser Blog ist nicht als Ersatz für professionelle medizinische Beratung gedacht. Auch sind die bereitgestellten Informationen kein Ersatz für offizielle oder rechtliche Begriffe zur Diagnose, Behandlung und Pflege des Glaukoms. Die Autoren sind nicht haftbar für unerwünschte Folgen oder Auswirkungen im Zusammenhang mit den im Blog bereitgestellten Informationen.

Fedorov Restore Vision Clinic
Prenzlauer Allee 90
10409 Berlin (Germany)